
TDAH, migraine, douleurs trigémino-faciales : et si le lien n’était pas là où on le cherche ?
Une lecture par la régulation du système corps–cerveau et le Système Tonico-Ventilatoire
Le TDAH, la migraine et les douleurs trigémino-faciales sont habituellement abordés comme des entités distinctes, relevant de cadres cliniques et de spécialités différentes. Leur rapprochement peut donc surprendre. Pourtant, l’expérience clinique montre qu’ils se croisent plus souvent qu’on ne l’imagine, se succèdent parfois au cours de la vie, ou coexistent chez une même personne.
Et si ce lien ne relevait pas d’une simple comorbidité, mais d’une difficulté plus profonde du système corps-cerveau à maintenir une régulation stable face aux contraintes ?
En déplaçant le regard du symptôme vers la physiologie de la régulation — posture, respiration, tonus, rythmes biologiques — une autre cohérence apparaît.
Cet article propose une lecture intégrative de ces tableaux cliniques à partir du Système Tonico-Ventilatoire, comme niveau pivot de la régulation, et explore comment l’apprentissage de l’autorégulation ouvre des perspectives cliniques nouvelles, au-delà du « tout symptôme » et du « tout cerveau ».
Cet audio propose une traversée guidée de l’article.
Il ne le résume pas et ne le remplace pas, mais en présente l’esprit,
le déplacement de regard et la logique clinique.
Pour celles et ceux qui préfèrent d’abord écouter avant d’entrer dans le texte, cette écoute peut servir de point d’appui à la lecture.
Cet audio ne fait qu’ouvrir une porte.
Le texte de l’article permet d’en explorer les fondements, les articulations et les implications cliniques.
Si cette traversée a résonné, je t’invite à prendre le temps de la lecture.
Mouvement I — Quand la clinique décrit plus qu’elle ne comprend.
Dans de nombreux champs de la clinique contemporaine, un décalage discret mais persistant se fait sentir. Les connaissances scientifiques se sont considérablement développées, les modèles explicatifs se sont raffinés, les recommandations se sont structurées. Pourtant, face à certains tableaux cliniques, la compréhension semble parfois progresser moins vite que la sophistication des cadres qui les décrivent.
Les symptômes s’accumulent.
Les diagnostics se juxtaposent.
Les comorbidités deviennent la norme plutôt que l’exception.
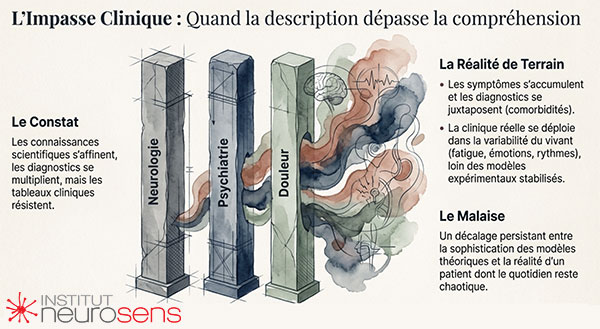 Troubles attentionnels, instabilités émotionnelles, douleurs persistantes, troubles fonctionnels, fatigabilité chronique, difficultés d’adaptation… Les catégories permettent de nommer, parfois de contenir, mais elles peinent à rendre compte de la dynamique vivante dans laquelle ces manifestations apparaissent, se transforment ou se maintiennent.
Troubles attentionnels, instabilités émotionnelles, douleurs persistantes, troubles fonctionnels, fatigabilité chronique, difficultés d’adaptation… Les catégories permettent de nommer, parfois de contenir, mais elles peinent à rendre compte de la dynamique vivante dans laquelle ces manifestations apparaissent, se transforment ou se maintiennent.
Ce constat ne traduit ni un manque de sérieux ni une insuffisance des travaux scientifiques disponibles. Il révèle plutôt une tension croissante entre des modèles élaborés à partir de cadres expérimentaux contrôlés et une clinique confrontée, au quotidien, à la variabilité, à l’histoire singulière et aux ajustements permanents du vivant.
Dans la pratique réelle, la clinique ne se présente pas comme un ensemble de situations stabilisées. Elle se déploie dans des corps fatigués ou en éveil, dans des rythmes altérés ou fluctuants, dans des contextes relationnels et environnementaux changeants. Les manifestations cliniques y varient selon l’état physiologique, la charge émotionnelle, la qualité du sommeil, la posture, la respiration, bien souvent sans respecter les frontières théoriques attendues.
Il n’est pas rare d’observer que certains symptômes s’atténuent sans avoir été directement ciblés, tandis que d’autres persistent malgré des interventions pourtant cohérentes au regard des modèles explicatifs dominants. Ces observations, familières à de nombreux cliniciens, interrogent moins l’efficacité des outils que le point de départ choisi pour comprendre ce qui se joue.
Progressivement, un malaise clinique s’installe. Non pas un rejet des savoirs scientifiques, mais le sentiment que quelque chose d’essentiel échappe lorsque la compréhension est construite exclusivement à distance de l’expérience clinique incarnée.
Lorsque la clinique devient principalement un lieu d’application, et non plus un espace d’observation, de formulation d’hypothèses et d’intelligence du vivant.
Ce déplacement silencieux modifie en profondeur la manière de penser les troubles. Il tend à faire du symptôme un objet autonome, et de l’explication psychologique ou neurocognitive un horizon suffisant, laissant en arrière-plan les conditions physiologiques concrètes dans lesquelles ces manifestations prennent forme.
C’est à cet endroit précis qu’émerge une question rarement formulée explicitement, mais omniprésente dans l’expérience clinique :
et si le symptôme, aussi indispensable soit-il pour décrire, n’était pas le bon point de départ pour comprendre ?
Avant d’expliquer, d’interpréter ou de corriger, il devient alors nécessaire de se demander non pas seulement ce qui se manifeste, mais dans quel état fonctionne le système qui le rend possible.
C’est à partir de cette interrogation, issue de la clinique elle-même, que s’ouvre la réflexion proposée dans cet article.
Mouvement II — Le symptôme : un repère nécessaire, mais insuffisant.
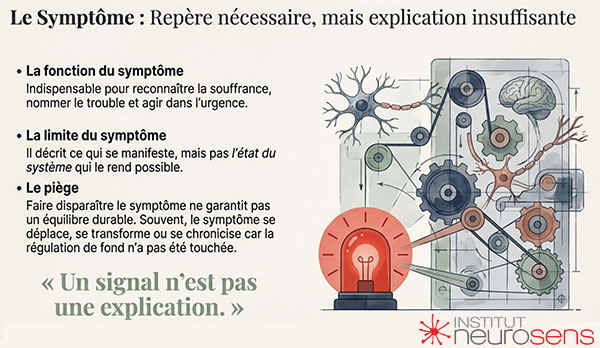
Le symptôme occupe une place centrale dans la clinique. Il permet de rendre visible une difficulté, de la nommer, de la partager. Il constitue un repère indispensable pour les professionnels comme pour les personnes accompagnées, et un point d’entrée souvent nécessaire lorsque l’urgence impose d’agir.
Nommer un symptôme, c’est reconnaître une souffrance.
C’est poser un premier acte clinique.
À ce titre, l’approche symptomatique demeure essentielle. Elle structure la pratique, sécurise les décisions et permet de répondre à des situations qui exigent une intervention rapide. Elle ne saurait être ni contournée ni disqualifiée.
Mais le symptôme décrit avant tout ce qui se manifeste.
Il renseigne peu, à lui seul, sur l’état de fonctionnement du système dans lequel il apparaît.
 Dans les tableaux complexes, chroniques ou neurodéveloppementaux, le symptôme s’inscrit rarement comme un événement isolé. Il émerge au sein d’une dynamique faite d’ajustements, de compensations et parfois de déséquilibres prolongés. Il devient alors moins un dysfonctionnement ponctuel qu’un indicateur tardif d’une difficulté de régulation.
Dans les tableaux complexes, chroniques ou neurodéveloppementaux, le symptôme s’inscrit rarement comme un événement isolé. Il émerge au sein d’une dynamique faite d’ajustements, de compensations et parfois de déséquilibres prolongés. Il devient alors moins un dysfonctionnement ponctuel qu’un indicateur tardif d’une difficulté de régulation.
Lorsque la clinique s’organise principalement autour de la correction du symptôme, les interventions peuvent se multiplier sans que les conditions globales de fonctionnement soient réellement interrogées. Le symptôme se transforme, se déplace ou se chronicise, tandis que les capacités d’adaptation demeurent fragiles.
Les cliniciens le savent : faire disparaître un symptôme ne garantit pas un équilibre durable.
Cela ne signifie pas que le symptôme doive être relativisé ou ignoré. Il constitue un signal précieux. Mais un signal n’est pas une explication. Il invite à déplacer le regard vers ce qui, en amont, rend cette manifestation possible.
Reconnaître cette limite ne revient pas à renoncer à l’approche symptomatique, mais à en ajuster la place. Le symptôme conserve sa fonction de repère, tout en cessant d’être l’unique organisateur de la compréhension clinique.
C’est à partir de ce déplacement que devient possible une autre question, plus fondamentale : au-delà de ce qui se manifeste, quelles sont les conditions de fonctionnement qui soutiennent — ou entravent — la capacité du système à s’autoréguler ?

Deux cadres épistémologiques en médecine et en clinique : du symptôme à la régulation
La majorité des pratiques de santé contemporaines s’inscrivent dans un cadre épistémologique principalement centré sur le symptôme. Ce cadre a permis des avancées majeures : il rend les troubles visibles, les nomme, les classe et organise des réponses ciblées. Il constitue un socle indispensable de la médecine moderne et de la psychologie clinique.
Dans ce modèle, le symptôme est considéré comme l’objet central de l’intervention. La démarche clinique vise prioritairement à l’identifier, à en comprendre les mécanismes immédiats, puis à le corriger ou à le réduire. Cette approche se révèle particulièrement efficace dans les situations aiguës, circonscrites ou clairement définies.
Cependant, lorsqu’il s’agit de tableaux complexes, chroniques ou neurodéveloppementaux, ce cadre montre certaines limites. Le symptôme y apparaît souvent comme une manifestation tardive, inscrite dans une dynamique plus large, et ne peut être pleinement compris sans prendre en compte l’état global du système dans lequel il émerge.
Un second cadre, plus récent et encore minoritaire, propose un déplacement de focale. Il ne nie ni le symptôme ni les diagnostics, mais les replace dans une lecture plus globale du fonctionnement. Dans cette perspective, l’attention se porte moins sur la correction des manifestations que sur les conditions physiologiques et fonctionnelles qui soutiennent — ou entravent — la capacité d’un organisme à s’autoréguler.
Ce cadre de la régulation considère que les fonctions cognitives, émotionnelles et comportementales sont indissociables de leurs conditions corporelles de fonctionnement : équilibre du système nerveux autonome, qualité des rythmes biologiques, régulation tonique, respiration, intégration sensorielle. Ces dimensions ne sont pas secondaires ; elles conditionnent l’activité cérébrale elle-même.
Dans cette approche, le symptôme n’est plus uniquement une cible d’intervention, mais un signal. Il informe sur la manière dont un système tente de s’adapter à des contraintes internes et externes. L’enjeu n’est alors pas seulement de faire taire ce signal, mais de restaurer les capacités de régulation qui permettent au système de retrouver sa plasticité et son adaptabilité.
Ces deux cadres ne s’opposent pas. Ils répondent à des questions différentes. Le premier décrit et corrige ce qui se manifeste. Le second cherche à comprendre et à soutenir ce qui rend cette manifestation possible.
La neurothérapie intégrative s’inscrit dans ce second cadre, sans exclure le premier. Elle propose une clinique élargie, où la compréhension précède l’intervention, et où la régulation du système corps-cerveau devient un levier central d’accompagnement, en complément des approches symptomatiques et psychothérapeutiques existantes.
Mouvement III — Replacer la physiologie au cœur de la compréhension du vivant
À ce stade de la réflexion, un déplacement s’impose.
Non pas un abandon des cadres existants, mais un recentrage sur ce qui, le plus souvent, reste en arrière-plan de la compréhension clinique : la physiologie du vivant.
Avant d’être psychologique, cognitive ou comportementale, toute manifestation humaine s’inscrit dans un organisme vivant, soumis à des contraintes physiologiques précises. Le cerveau ne fonctionne jamais isolément. Il opère au sein d’un corps, à travers un corps, et en interaction constante avec des systèmes de régulation qui conditionnent ses capacités d’adaptation.
Respiration, tonus, régulation autonome, rythmes biologiques, intégration sensorielle : ces dimensions ne constituent pas un simple décor du fonctionnement cérébral. Elles en forment l’infrastructure - une dimension corporelle trop souvent oubliée dans la prise en charge du TDAH. Elles déterminent les conditions dans lesquelles l’attention peut se maintenir, l’émotion se réguler, le comportement s’ajuster et l’apprentissage se déployer.
Lorsque ces mécanismes de régulation sont stables, le système dispose d’une marge d’adaptation suffisante. Les variations émotionnelles, cognitives ou comportementales peuvent alors être intégrées sans désorganisation majeure. À l’inverse, lorsque ces régulations sont fragilisées, le système fonctionne sous contrainte. Les manifestations cliniques deviennent plus labiles, plus coûteuses, parfois plus intenses, sans que cela ne traduise nécessairement un déficit structurel.
Dans cette perspective, les troubles ne sont plus envisagés uniquement comme des dysfonctionnements localisés, mais comme des expressions d’un système qui tente de s’adapter dans des conditions physiologiques défavorables. Le symptôme devient l’un des langages par lesquels le vivant signale ses limites de régulation.
Replacer la physiologie au cœur de la compréhension du vivant ne consiste donc pas à biologiser la clinique, ni à réduire l’humain à ses mécanismes. Il s’agit au contraire de reconnaître que la subjectivité, la cognition et le comportement émergent toujours d’un corps en état de fonctionnement donné.
Ce changement de focale transforme profondément la manière d’aborder les situations cliniques complexes. Il invite à observer non seulement ce qui se manifeste, mais comment le système soutient — ou non — ses capacités de régulation dans le temps.
Il ouvre un espace où l’intervention ne vise plus seulement la correction des manifestations, mais la restauration des conditions physiologiques qui rendent l’adaptation possible.
C’est à partir de ce socle que peut s’élaborer une clinique véritablement intégrative, attentive à la cohérence du système corps-cerveau et à sa capacité d’autorégulation.
Quand des tableaux cliniques éloignés se rejoignent.
À première vue, rien ne semble plus éloigné qu’un trouble de l’attention, une migraine ou une névralgie faciale.
Le TDAH relève du champ neurodéveloppemental et comportemental.
La migraine est classée parmi les troubles neurologiques.
Les névralgies trigéminales sont abordées comme des pathologies douloureuses périphériques ou centrales.
Les spécialités diffèrent.
Les classifications divergent.
Les prises en charge sont cloisonnées.
Et pourtant, en clinique, ces tableaux se croisent plus souvent qu’on ne l’imagine.

- Les personnes présentant un TDAH rapportent fréquemment des céphalées, des migraines, une hypersensibilité sensorielle ou des douleurs diffuses.
- Les patients migraineux décrivent des troubles attentionnels fluctuants, une fatigabilité cognitive, une intolérance aux stimulations, parfois une instabilité émotionnelle marquée. Dans les tableaux de névralgies faciales ou de douleurs trigémino-faciales, on observe régulièrement des perturbations de la vigilance, du sommeil et de la régulation émotionnelle.
Ces recouvrements sont souvent abordés comme des comorbidités.
Ils sont décrits, recensés, parfois quantifiés.
Mais rarement interrogés comme les expressions possibles d’un même mode de fonctionnement sous contrainte.
Lorsque l’on déplace le regard du symptôme vers la physiologie de la régulation, un autre paysage apparaît. Ces tableaux, pourtant distincts sur le plan nosographique, partagent un terrain commun : une difficulté à maintenir une régulation stable face aux contraintes internes et externes.
Dans le TDAH, cette difficulté s’exprime par une instabilité de l’attention, de l’impulsivité et de l’autorégulation comportementale. Dans la migraine, elle se manifeste par une hypersensibilité des systèmes sensoriels et vasculaires, avec des seuils de tolérance abaissés. Dans les troubles trigémino-faciaux, elle prend la forme d’une hyperexcitabilité douloureuse, souvent associée à des perturbations autonomes et sensorielles plus larges.
Ces manifestations ne sont pas identiques.
Mais elles parlent un langage commun : celui d’un système corps-cerveau fonctionnant sous tension régulatrice.
Dans cette lecture, le symptôme n’est plus le point de départ explicatif. Il devient la modalité d’expression privilégiée d’un déséquilibre de régulation, variable selon l’histoire, le terrain, le développement et les contraintes propres à chaque individu.
Cette approche ne vise pas à tout ramener à un mécanisme unique. Elle invite à reconnaître que des tableaux cliniques hétérogènes peuvent partager une même fragilité physiologique sous-jacente, tout en s’exprimant différemment selon les voies de compensation disponibles.
C’est précisément cette cohérence cachée, perceptible en clinique mais rarement formulée dans les cadres symptomatiques classiques, qui permet de penser ensemble le TDAH, les migraines et certaines douleurs neuro-faciales — non comme des entités isolées, mais comme des variations d’un même défi de régulation du vivant.
— Le Système Tonico-Ventilatoire comme pivot de la régulation commune
Si des tableaux cliniques aussi différents que le TDAH, la migraine ou certaines douleurs neuro-faciales peuvent se rejoindre sur le plan du fonctionnement, encore faut-il identifier le niveau de régulation où cette convergence devient lisible. Ce niveau n’est ni strictement cérébral ni réductible à un organe ou à un symptôme isolé. Il se situe à l’interface dynamique entre le corps et le cerveau.
C’est à cet endroit précis qu’émerge le rôle central du Système Tonico-Ventilatoire.
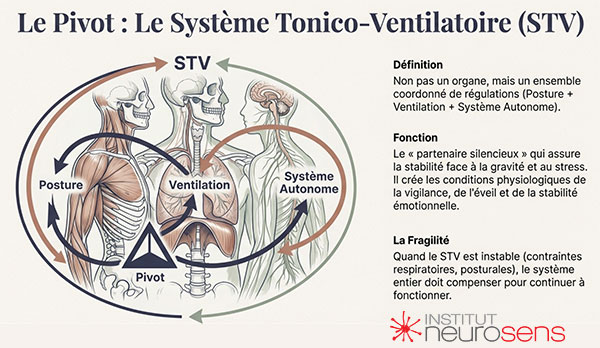 Le STV ne désigne pas un organe supplémentaire ni une fonction isolée. Il correspond à un ensemble coordonné de régulations qui associent le tonus postural, la ventilation, la régulation autonome et les ajustements sensorimoteurs. Il constitue un système de fond, discret mais permanent, qui soutient l’éveil, la stabilité posturale, la vigilance, et plus largement la capacité du système corps-cerveau à s’adapter dans la durée.
Le STV ne désigne pas un organe supplémentaire ni une fonction isolée. Il correspond à un ensemble coordonné de régulations qui associent le tonus postural, la ventilation, la régulation autonome et les ajustements sensorimoteurs. Il constitue un système de fond, discret mais permanent, qui soutient l’éveil, la stabilité posturale, la vigilance, et plus largement la capacité du système corps-cerveau à s’adapter dans la durée.
Ce système fonctionne en continu, le plus souvent hors du champ de la conscience. Il ajuste la posture à la gravité, synchronise la respiration avec l’effort, module l’état d’éveil, et participe à l’équilibre entre activation et récupération. Autrement dit, il crée les conditions physiologiques dans lesquelles les fonctions cognitives, émotionnelles et comportementales peuvent se déployer.
Lorsque le STV est suffisamment stable, le système dispose d’une marge de régulation confortable. Les variations attentionnelles, émotionnelles ou sensorielles sont absorbées sans désorganisation majeure. Mais lorsque cette régulation est fragilisée — par des contraintes développementales, environnementales, respiratoires, posturales ou autonomes — le système fonctionne sous tension.
Dans ce contexte, les manifestations cliniques prennent des formes différentes selon les voies de compensation mobilisées.
- Chez certains, cette tension s’exprime par une instabilité attentionnelle et comportementale.
- Chez d’autres, par une hypersensibilité sensorielle et vasculaire, comme dans la migraine.
- Chez d’autres encore, par une hyperexcitabilité douloureuse, notamment dans les territoires trigémino-faciaux.
Ces expressions ne sont pas interchangeables. Elles traduisent des histoires, des terrains et des trajectoires distinctes. Mais elles partagent un même socle : une difficulté à maintenir une régulation tonico-ventilatoire suffisamment stable pour soutenir durablement l’adaptation du système.
Dans cette lecture, le STV n’explique pas les troubles. Il organise leur intelligibilité. Il permet de comprendre pourquoi des tableaux cliniques éloignés sur le plan symptomatique peuvent se rejoindre sur le plan fonctionnel, et pourquoi certaines interventions, pourtant ciblées, échouent lorsqu’elles ne prennent pas en compte ce niveau fondamental de régulation.
Introduire le STV comme système pivot, ce n’est donc pas ajouter un concept de plus. C’est donner un cadre pour penser ensemble ce qui, jusqu’ici, restait dispersé : le lien entre posture, respiration, vigilance, sensorialité et régulation émotionnelle. C’est replacer la clinique dans une dynamique vivante, où le corps et le cerveau ne sont plus traités séparément, mais comme les composantes indissociables d’un même système adaptatif.
— Compensation et régulation : deux réponses très différentes d’un même système
Lorsqu’un système corps-cerveau est soumis à des contraintes durables, il ne reste jamais passif. Il cherche à s’adapter. Cette adaptation peut prendre deux formes profondément différentes : la compensation ou la régulation.
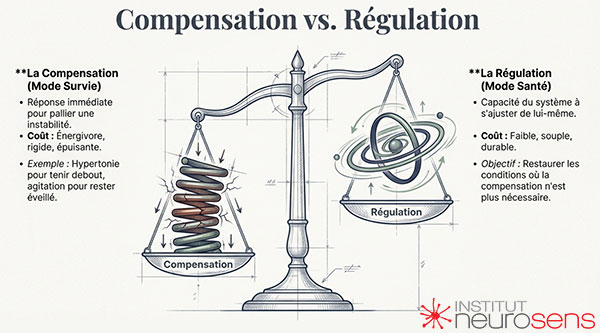 La compensation est une réponse immédiate. Elle permet au système de maintenir un fonctionnement acceptable malgré une régulation fragilisée. Elle mobilise des ressources disponibles — attentionnelles, musculaires, cognitives, émotionnelles — pour pallier une instabilité sous-jacente. Elle est souvent efficace à court terme, parfois spectaculaire, et longtemps valorisée dans les approches cliniques centrées sur la performance ou le contrôle des symptômes. La compensation implique la nécessité de mobiliser des stratégies coûteuses.
La compensation est une réponse immédiate. Elle permet au système de maintenir un fonctionnement acceptable malgré une régulation fragilisée. Elle mobilise des ressources disponibles — attentionnelles, musculaires, cognitives, émotionnelles — pour pallier une instabilité sous-jacente. Elle est souvent efficace à court terme, parfois spectaculaire, et longtemps valorisée dans les approches cliniques centrées sur la performance ou le contrôle des symptômes. La compensation implique la nécessité de mobiliser des stratégies coûteuses.
Le Système Tonico-Ventilatoire occupe une place centrale dans cette distinction. Lorsqu’il est fragilisé, le système recourt massivement à des stratégies compensatoires : hypertonie posturale, suractivation attentionnelle, contrôle volontaire de la respiration, hypervigilance sensorielle. Ces ajustements permettent de tenir, mais ils entretiennent un état de tension régulatrice chronique.
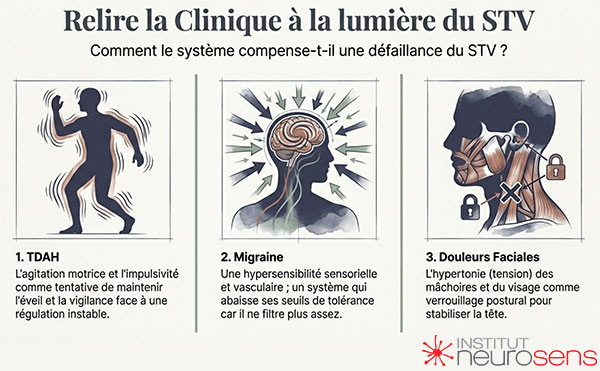
Dans le TDAH, cette logique se manifeste souvent par une agitation motrice, une impulsivité ou une recherche constante de stimulation, non comme un excès d’énergie, mais comme une tentative de maintenir un niveau d’éveil suffisant face à une régulation instable.
Dans la migraine, la compensation peut prendre la forme d’une hyperexcitabilité sensorielle et vasculaire, jusqu’au moment où le système bascule dans la crise. Dans certaines douleurs trigémino-faciales, elle s’exprime par une hypertonie et une hypersensibilité douloureuse persistante.
Ces manifestations diffèrent. Leur logique est comparable.
Elles traduisent un système qui fonctionne par compensation, faute de disposer d’une régulation tonico-ventilatoire suffisamment stable. Le symptôme n’est alors ni aléatoire ni aberrant. Il est le prix à payer pour maintenir une forme d’équilibre précaire.
 La régulation, à l’inverse, vise à réduire la nécessité même de compenser. Elle ne cherche pas à supprimer les stratégies adaptatives, mais à les rendre moins indispensables. En restaurant une base tonico-ventilatoire plus stable, le système peut relâcher progressivement ses mécanismes de contrôle, diminuer l’hyperactivation et retrouver une capacité d’ajustement plus souple.
La régulation, à l’inverse, vise à réduire la nécessité même de compenser. Elle ne cherche pas à supprimer les stratégies adaptatives, mais à les rendre moins indispensables. En restaurant une base tonico-ventilatoire plus stable, le système peut relâcher progressivement ses mécanismes de contrôle, diminuer l’hyperactivation et retrouver une capacité d’ajustement plus souple.
Cette distinction éclaire de nombreuses situations cliniques où des interventions ciblées produisent des effets réels mais fragiles. Tant que la compensation est sollicitée, l’amélioration dépend de l’effort, du contrôle ou de la vigilance. Lorsque la régulation s’installe, l’amélioration devient plus durable, moins coûteuse et plus intégrée.
Comprendre cette différence n’oppose pas les approches existantes. Elle permet de les situer. Certaines interventions soutiennent la compensation. D’autres favorisent la régulation. La question clinique devient alors moins « que faut-il corriger ? » que « que faut-il réguler pour que le système n’ait plus besoin de compenser ? »
— Développement, enfance et vulnérabilité du Système Tonico-Ventilatoire
Le Système Tonico-Ventilatoire ne se met pas en place de manière instantanée. Il se construit progressivement au cours du développement, au fil des expériences sensorielles, motrices, respiratoires et relationnelles qui jalonnent l’enfance. Cette maturation est lente, non linéaire, et particulièrement sensible aux contraintes précoces.
Chez l’enfant, le STV constitue l’un des principaux supports de la régulation globale. Il soutient l’éveil, la posture, la coordination motrice, la stabilité attentionnelle et la capacité à moduler les réponses émotionnelles. Lorsque ce système est suffisamment robuste, il offre une base physiologique sécurisante sur laquelle les fonctions cognitives peuvent s’organiser.
Mais le neurodéveloppement ne se déroule jamais dans des conditions idéales. Il s’inscrit dans un environnement marqué par des contraintes variables : difficultés respiratoires précoces, troubles du sommeil, immaturité tonique, surcharge sensorielle, stress environnemental, insécurité relationnelle, ou encore exigences adaptatives trop élevées pour les capacités du moment. Ces contraintes, lorsqu’elles persistent, peuvent fragiliser la mise en place du STV et orienter durablement la trajectoire développementale de l'enfant.
 Dans ces situations, l’enfant ne dispose pas d’un système de régulation suffisamment stable pour absorber les variations internes et externes. Il apprend alors à fonctionner autrement. Non pas par déficit, mais par adaptation. La compensation devient un mode de fonctionnement précoce, parfois très efficace, mais coûteux à long terme.
Dans ces situations, l’enfant ne dispose pas d’un système de régulation suffisamment stable pour absorber les variations internes et externes. Il apprend alors à fonctionner autrement. Non pas par déficit, mais par adaptation. La compensation devient un mode de fonctionnement précoce, parfois très efficace, mais coûteux à long terme.
L’agitation, l’instabilité attentionnelle, l’hypersensibilité sensorielle ou les troubles du comportement peuvent alors être compris comme des tentatives d’autorégulation émergentes.
- L’enfant bouge pour se réguler,
- cherche la stimulation pour maintenir l’éveil,
- rigidifie sa posture pour se stabiliser,
- contrôle sa respiration ou son environnement pour limiter l’imprévisibilité.
Ces stratégies ne sont pas des erreurs de développement. Elles sont des réponses intelligentes à une régulation insuffisante.
Dans cette lecture, le TDAH apparaît moins comme un trouble isolé que comme l’une des expressions possibles d’un système tonico-ventilatoire vulnérable, contraint de fonctionner durablement par compensation. La variabilité des profils, des trajectoires et des évolutions cliniques devient alors plus compréhensible. Elle reflète la diversité des contextes développementaux et des ressources adaptatives mobilisées.
Cette vulnérabilité n’est pas figée. Le STV reste plastique, notamment chez l’enfant. Mais lorsque les compensations deviennent le mode de fonctionnement dominant, elles tendent à se stabiliser et à structurer durablement l’organisation du système.
À l’adolescence et à l’âge adulte, ces stratégies peuvent se traduire par de la fatigabilité, des troubles attentionnels persistants, des douleurs chroniques, des migraines ou des difficultés émotionnelles, souvent perçues comme des problématiques distinctes.
Replacer le STV dans une perspective développementale permet ainsi de relier des manifestations cliniques apparemment éloignées dans le temps et dans leur forme. Cela ouvre également un espace essentiel pour la prévention et l’accompagnement précoce, en s’intéressant non pas seulement aux comportements observables, mais aux conditions physiologiques qui soutiennent — ou entravent — la maturation de la régulation.
Dans cette approche, l’enjeu n’est pas de normaliser le développement, mais de soutenir la capacité du système à se réguler, afin que l’enfant n’ait plus à mobiliser en permanence des stratégies coûteuses pour tenir son équilibre.
— Apprendre à s’autoréguler : du contrôle à la régulation
Si les tableaux cliniques évoqués jusqu’ici peuvent être compris comme des expressions d’un système fonctionnant durablement par compensation, alors une question s’impose naturellement : comment permettre au système de sortir de cette logique coûteuse pour retrouver une capacité de régulation plus souple et plus durable ?
C’est à cet endroit que la notion d’apprentissage de l’autorégulation prend tout son sens.
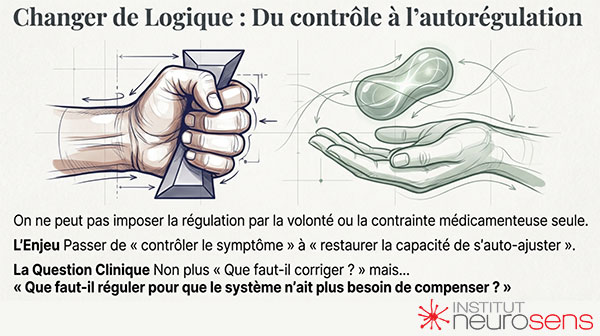
- L’autorégulation ne se décrète pas.
- Elle ne s’impose pas de l’extérieur.
- Elle ne résulte pas non plus d’une simple compréhension cognitive ou d’un effort volontaire prolongé.
- Elle s’apprend progressivement, à travers l’expérience répétée d’états physiologiques plus stables, plus cohérents, moins coûteux.
Dans cette perspective, les outils de biofeedback et de neurofeedback ne sont pas envisagés comme des techniques correctives, mais comme des supports d’apprentissage. Ils rendent perceptibles des processus habituellement implicites : la respiration, le tonus, la variabilité physiologique, l’état d’éveil cortical. Ils offrent au système la possibilité de reconnaître, puis de stabiliser, des états de fonctionnement plus régulés.
- Le biofeedback agit d’abord au niveau du corps. Il soutient la prise de conscience et la modulation des paramètres physiologiques fondamentaux : ventilation, activité autonome, tonus postural, rythmes corporels. Il permet de réduire progressivement la charge compensatoire en redonnant au système des repères internes fiables.
- Le neurofeedback, quant à lui, n’agit pas sur le cerveau isolément. Il s’inscrit dans cette même logique d’apprentissage, en soutenant la régulation des états d’éveil et de vigilance, toujours en interaction avec le corps qui les porte. Lorsqu’il est utilisé dans une lecture systémique, il ne vise pas à “corriger” une activité cérébrale, mais à accompagner la stabilisation de configurations fonctionnelles plus adaptatives.
 La régulation tonico-ventilatoire constitue ici un fil conducteur essentiel. En travaillant sur la coordination entre posture, respiration et régulation autonome, il devient possible d’agir à un niveau fondamental, souvent en amont des manifestations cognitives ou comportementales. Le système retrouve alors une base physiologique plus stable, à partir de laquelle les stratégies compensatoires peuvent progressivement se relâcher.
La régulation tonico-ventilatoire constitue ici un fil conducteur essentiel. En travaillant sur la coordination entre posture, respiration et régulation autonome, il devient possible d’agir à un niveau fondamental, souvent en amont des manifestations cognitives ou comportementales. Le système retrouve alors une base physiologique plus stable, à partir de laquelle les stratégies compensatoires peuvent progressivement se relâcher.
Ce processus d’apprentissage est rarement linéaire. Il implique des ajustements, des allers-retours, parfois des résistances. Mais lorsqu’il s’installe, ses effets se distinguent clairement de ceux de la compensation : la régulation devient moins dépendante de l’effort, plus durable dans le temps, et plus intégrée dans la vie quotidienne.
Dans cette approche, l’objectif n’est pas de supprimer les stratégies adaptatives développées par l’enfant ou l’adulte, mais de réduire la nécessité de les mobiliser en permanence. L’amélioration ne repose plus sur le contrôle, mais sur la restauration progressive d’une capacité d’autorégulation intrinsèque.
C’est en ce sens que la neurothérapie intégrative ne se définit pas par ses outils, mais par la logique d’apprentissage qu’elle soutient. Une logique où le corps et le cerveau sont engagés conjointement, où la régulation précède l’optimisation, et où l’autonomie du système constitue l’horizon de l’accompagnement.
Assumer la juxtaposition : TDAH, migraine, TNF — une même logique de régulation
Mettre en regard le TDAH, la migraine et certaines douleurs trigémino-faciales peut surprendre. Ces tableaux relèvent de champs différents, mobilisent des spécialités distinctes et sont habituellement abordés séparément. Leur rapprochement ne va donc pas de soi.
Et pourtant, cette juxtaposition n’est ni arbitraire ni provocatrice. Elle constitue le fil conducteur de la réflexion proposée ici.
Ce qui relie ces tableaux n’est pas leur expression symptomatique, mais la logique de fonctionnement qu’ils révèlent lorsqu’on déplace le regard vers la physiologie de la régulation. Dans chacun de ces cas, le système corps-cerveau se trouve confronté à une difficulté à maintenir une stabilité suffisante face aux contraintes internes et externes. Les manifestations diffèrent, mais la tension régulatrice est comparable.
Dans le TDAH, cette tension s’exprime par une instabilité attentionnelle, motrice ou émotionnelle, souvent interprétée comme un trouble du contrôle. Dans la migraine, elle se manifeste par une hypersensibilité sensorielle et vasculaire, avec des seuils de tolérance abaissés. Dans certaines douleurs trigémino-faciales, elle prend la forme d’une hyperexcitabilité douloureuse persistante. Autant de modalités différentes par lesquelles un même système tente de tenir son équilibre.
 Ces manifestations ne sont pas des erreurs du système. Elles sont des réponses adaptatives à une régulation insuffisante, souvent construites très tôt dans le développement, puis stabilisées par l’usage. Elles deviennent problématiques non par leur existence, mais par le coût qu’elles imposent lorsqu’elles restent le seul mode de fonctionnement disponible.
Ces manifestations ne sont pas des erreurs du système. Elles sont des réponses adaptatives à une régulation insuffisante, souvent construites très tôt dans le développement, puis stabilisées par l’usage. Elles deviennent problématiques non par leur existence, mais par le coût qu’elles imposent lorsqu’elles restent le seul mode de fonctionnement disponible.
Cette lecture permet de comprendre pourquoi ces tableaux se croisent fréquemment au cours de la vie, pourquoi ils peuvent se succéder ou coexister, et pourquoi des interventions ciblées produisent parfois des effets partiels ou instables lorsqu’elles ne prennent pas en compte le niveau de régulation sous-jacent.
En ce sens, le rapprochement entre TDAH, migraine et TNF n’abolit pas les spécificités cliniques. Il les éclaire autrement. Il propose de les penser non comme des entités isolées, mais comme des variations d’un même défi adaptatif : maintenir une régulation tonico-ventilatoire suffisante pour soutenir l’activité du système corps-cerveau.
Assumer cette juxtaposition, c’est accepter de changer de cadre de lecture. Non pour tout unifier, mais pour comprendre ce qui, en profondeur, relie des manifestations que l’approche symptomatique tend à maintenir séparées.
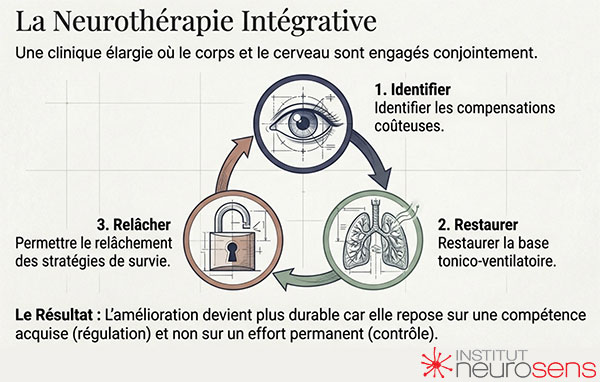
C’est précisément ce changement de regard que la neurothérapie intégrative propose : une clinique qui ne part pas des catégories, mais des conditions de fonctionnement du vivant ; une clinique qui cherche moins à corriger ce qui se manifeste qu’à restaurer ce qui permet au système de s’autoréguler.
Conclusion — Changer de regard pour élargir le possible
Rapprocher le TDAH, la migraine et certaines douleurs trigémino-faciales n’avait pas pour objectif de brouiller les cadres cliniques existants. Il s’agissait d’interroger ce que ces tableaux, pourtant éloignés en apparence, révèlent lorsqu’on accepte de déplacer le point de départ de la compréhension.
Ce déplacement ne nie ni les diagnostics, ni les approches symptomatiques, ni les apports de la recherche. Il invite simplement à reconnaître que, dans de nombreuses situations cliniques complexes, ces cadres ne suffisent plus à eux seuls à rendre compte de ce qui se joue. Ils décrivent, ils orientent, ils sécurisent parfois. Mais ils laissent souvent en arrière-plan une dimension essentielle : l’état de régulation du système corps-cerveau.
En replaçant la physiologie au cœur de la compréhension du vivant, une autre cohérence apparaît. Les symptômes cessent d’être perçus comme des anomalies isolées pour devenir des expressions adaptatives d’un système sous contrainte. Les trajectoires cliniques gagnent en lisibilité. Les recouvrements entre troubles, longtemps abordés comme des comorbidités, prennent sens comme des variations d’un même défi régulatoire.
Le Système Tonico-Ventilatoire, envisagé comme un pivot de cette régulation, offre alors un cadre de lecture transversal. Il ne prétend pas expliquer à lui seul la complexité humaine. Il permet toutefois de comprendre pourquoi des manifestations cognitives, émotionnelles, comportementales ou douloureuses peuvent se rejoindre sur le plan fonctionnel, et pourquoi certaines interventions restent fragiles lorsqu’elles ne s’adressent qu’aux manifestations visibles.
Dans cette perspective, la distinction entre compensation et régulation devient centrale. Elle éclaire la clinique sans la simplifier. Elle permet de comprendre pourquoi un système peut fonctionner, parfois longtemps, au prix d’efforts considérables, avant de montrer ses limites. Elle ouvre surtout la possibilité d’un autre type d’accompagnement : non plus centré sur le contrôle ou la correction, mais sur l’apprentissage progressif de l’autorégulation.
C’est dans cet espace que prennent place le biofeedback, le neurofeedback et le travail sur la régulation tonico-ventilatoire, non comme des outils réparateurs, mais comme des supports pédagogiques du vivant. Ils offrent au système l’occasion d’expérimenter, de reconnaître et de stabiliser des états de fonctionnement plus régulés, moins coûteux, plus durables.
Au fond, la question que pose cet article n’est pas celle d’une méthode supplémentaire. Elle est plus exigeante. Elle interroge notre manière de penser la clinique : partons-nous de ce qui dysfonctionne, ou de ce qui permet — ou empêche — au système de fonctionner ?
La neurothérapie intégrative s’inscrit dans ce changement de regard. Elle ne cherche pas à remplacer les cadres existants, mais à les élargir. Elle propose une clinique qui accepte la complexité du vivant, qui reconnaît la place du corps dans toute expression psychique, et qui considère la régulation comme une condition préalable à l’apprentissage, au développement et à l’adaptation.
Assumer cette posture, c’est accepter de ralentir parfois, d’observer autrement, et de renoncer à la tentation de l’outil immédiat au profit d’une compréhension plus profonde. Ce n’est pas un renoncement à l’action. C’est une manière de lui redonner du sens et de la portée.
Changer de regard ne résout pas tout.
Mais il transforme ce qui devient possible.

Kinésithérapeute
Président & Cofondateur Institut Neurosens
D.I.U. Posturologie clinique
D.U. Perception Action Troubles des Apprentissages
Membre de la Société Française de Physiothérapie
Membre de l'Association de Psychophysiologie Appliquée et Biofeedback - AAPB
Membre de la Société Internationale de Neurorégulation et la Recherche - ISNR
Co-Auteur : TDAH-Les causes cachées, les solutions efficaces
Co-Auteur : Sommet Francophone du TDAH
FAQ — Comprendre le lien entre TDAH, migraine et douleurs trigémino-faciales
Oui, plusieurs études et observations cliniques montrent que les personnes présentant un TDAH rapportent plus fréquemment des migraines ou des céphalées que la population générale. Ce lien est souvent abordé sous l’angle des comorbidités. Une lecture centrée sur la régulation physiologique permet cependant de comprendre ces recouvrements comme des expressions différentes d’une difficulté commune de régulation du système corps-cerveau.
Les douleurs trigémino-faciales regroupent un ensemble de douleurs affectant les territoires innervés par le nerf trijumeau. Elles peuvent inclure des névralgies, des douleurs chroniques ou des hypersensibilités faciales. Dans une approche intégrative, ces douleurs ne sont pas envisagées uniquement comme des atteintes locales, mais comme pouvant s’inscrire dans une dynamique plus large de régulation sensorielle et autonome.
Repères scientifiques et cliniques
(sélection non exhaustive)
Cette bibliographie propose quelques repères issus de la recherche et de la clinique, permettant d’approfondir les notions abordées dans cet article. Elle ne vise pas l’exhaustivité, mais éclaire les fondements physiologiques, neurodéveloppementaux et régulatoires qui soutiennent une lecture intégrative des tableaux cliniques, tels que le TDAH, la migraine et les douleurs trigémino-faciales.
1. Berthoz, A. (2009)
La simplexité.
Odile Jacob.
Référence centrale pour penser la régulation du vivant, la coordination corps-cerveau et la nécessité de modèles non-réductionnistes face à la complexité humaine.
2. Valentin, R. (2024)
Posture, respiration et régulation neurophysiologique : approche intégrative du mouvement.
Thèse de doctorat, Université Paris Cité.
Travaux fondamentaux sur la synchronisation posturo-respiratoire, la régulation tonique et leurs liens avec l’éveil et la cognition.
3. Bullinger, B. (2004)
Le développement sensori-moteur de l’enfant et ses avatars.
Érès.
Référence incontournable sur le rôle du tonus, de la posture et de la régulation sensorielle dans le développement et les troubles neurodéveloppementaux.
4. Gagey, P.-M., & Weber, B. (2010)
Posturologie – Régulation et dysrégulation de l’équilibre humain.
Masson.
Apports essentiels sur la régulation posturale, les oscillations physiologiques et leur rôle dans la stabilité globale du système.
5. Shaffer, F., & Ginsberg, J. P. (2017)
An Overview of Heart Rate Variability Metrics and Norms.
Frontiers in Public Health.
Base scientifique solide pour comprendre la régulation autonome, l’autorégulation et les approches par biofeedback.
6. Peper, E., Harvey, R., & Lin, I.-M. (2016)
Biofeedback: A Foundation for Self-Regulation.
Applied Psychophysiology and Biofeedback.
Texte de référence sur le biofeedback comme processus d’apprentissage de l’autorégulation, et non comme simple outil correctif.
7. Thirioux, B., et al. (2020)
Embodied cognition and the neural basis of self-regulation.
Frontiers in Psychology.
Travaux sur la cognition incarnée, la régulation et l’interaction entre corps, cerveau et environnement.
8. Fasmer, O. B., et al. (2011)
Comorbidity of migraine and ADHD.
Journal of Attention Disorders.
Étude illustrant les recouvrements cliniques entre migraine et TDAH, souvent abordés comme comorbidités et qui apporte un éclairage par une lecture régulatoire.
9. Pietrobon, D., & Moskowitz, M. A. (2013)
Pathophysiology of migraine.
Annual Review of Physiology.
Référence majeure sur la migraine, utile pour articuler lecture neurologique classique et approche physiologique intégrative.
10. Apkarian, A. V., et al. (2009)
Chronic pain and the brain: neuroplasticity and regulation.
Progress in Neurobiology.
Apports essentiels pour comprendre la douleur chronique comme expression d’une dysrégulation centrale et périphérique.
Articles du blog
- Et si le parent n’avait pas perdu sa place… mais qu’elle s’était déplacée?
- Et si le nerf vague n’était pas le point de départ de la régulation ?
- Burn-out : et si le stress était une erreur d’aiguillage ?
- Le deuil de l’enfant idéal : de l’impuissance à une nouvelle manière d’accompagner
- TDAH adulte : et si le vrai problème n’était pas l’attention… mais la récupération ?
- « La santé : la capacité de revenir », Variabilité et régulation du système nerveux
- Le cerveau : cet organe que l’on croit comprendre
- Et si nos troubles cognitifs commençaient la nuit ?
- Et si le TDAH était une trajectoire ?
- TDAH chez la femme : péri-ménopause, hormones et perte de contrôle — comprendre le seuil adaptatif
- Le neurofeedback face aux méta-analyses : et si la science posait la mauvaise question ?
- TDAH, migraine, douleurs trigémino-faciales : et si le lien n’était pas là où on le cherche ?
- De l’apnée du sommeil à la douleur chronique : une lecture développementale de la désynchronisation physiologique
- De l’EEG à la neurothérapie intégrative : changer de cadre pour comprendre la régulation
- Neurofeedback et illusion cérébrocentrée : retour sur une promesse ambiguë
- Autisme et neurodéveloppement : pour une lecture incarnée du développement humain
- TDAH : Le trouble de la régulation que nous avions oublié
- Trauma psychologique, neurodéveloppement et physiologie: vers une lecture unifiée
- Avant d’entraîner l’attention : régler le Système tonico-ventilatoire
- Quand la mère s’oublie : sortir du déni de sa propre souffrance face au TDAH de l’enfant
- L’attention désaccordée : ce que l’EEGq nous apprend sur le lien corps-cerveau
- Du réflexe à la régulation : penser le vivant, du geste au toucher
- TDAH, nutrition et neurothérapie : quand deux approches incarnées se rencontrent enfin
- Et si tout commençait par le tonus postural?
- Le cerveau n’est pas un refuge
Lire d'autres articles
-
Et si le parent n’avait pas perdu sa place… mais qu’elle s’était déplacée?
-
Et si le nerf vague n’était pas le point de départ de la régulation ?
-
Burn-out : et si le stress était une erreur d’aiguillage ?
-
Le deuil de l’enfant idéal : de l’impuissance à une nouvelle manière d’accompagner
-
TDAH adulte : et si le vrai problème n’était pas l’attention… mais la récupération ?
-
« La santé : la capacité de revenir », Variabilité et régulation du système nerveux
-
Le cerveau : cet organe que l’on croit comprendre
-
Et si nos troubles cognitifs commençaient la nuit ?
-
Et si le TDAH était une trajectoire ?
-
TDAH chez la femme : péri-ménopause, hormones et perte de contrôle — comprendre le seuil adaptatif

