
Le neurofeedback face aux méta-analyses : et si la science posait la mauvaise question ?
Réflexions cliniques et épistémologiques à partir du neurofeedback
Ces dernières années, le neurofeedback est devenu un terrain de confrontation silencieuse.
Entre méta-analyses jugées défavorables, décisions institutionnelles restrictives et pratiques cliniques qui continuent pourtant de produire des transformations tangibles, un malaise s’installe. Faut-il conclure à l’inefficacité d’une méthode, ou reconnaître que la question posée n’est peut-être pas la bonne ?
À travers le cas du neurofeedback — et au-delà de lui — cet article propose un déplacement. Il interroge les cadres scientifiques dominants, le glissement progressif vers une lecture cérébrocentrée de l’humain, et les limites d’une science normative lorsqu’elle s’applique à des processus d’apprentissage et d’autorégulation. En convoquant la cognition incarnée, la neurophysiologie systémique et l’expérience clinique, il explore une autre manière de penser l’efficacité : moins comme un score à atteindre que comme une trajectoire de régulation à accompagner. Il interroge aussi une confusion fréquente : celle qui consiste à évaluer une technique isolée alors que la clinique travaille avec des systèmes vivants.
Avant de lire…
Je vous propose d’abord d’écouter.
Cet enregistrement n’est pas une défense du neurofeedback.
Il est né d’un questionnement sincère.
Ces derniers mois, les méta-analyses, puis les recommandations de la HAS, ont bousculé le paysage. Beaucoup ont tranché rapidement. D’autres ont douté en silence. J’ai choisi de prendre un peu de recul.
Dans cette version audio, je ne conteste rien.
Je tente simplement de clarifier.
Clarifier ce que mesurent réellement les études.
Clarifier ce que nous appelons “neurofeedback”.
Clarifier surtout la différence entre corriger un symptôme et accompagner un apprentissage.
Peut-être que le débat actuel ne porte pas seulement sur une technique.
Peut-être qu’il nous oblige à interroger notre manière de penser la régulation humaine.
Si vous sentez que quelque chose se joue derrière ce mot, alors prenez ces quelques minutes d’écoute avant d’entrer dans le texte.
Depuis quelques années, les méta-analyses s’accumulent et semblent rendre leur verdict : le neurofeedback ne produirait pas d’effet spécifique suffisamment robuste pour être reconnu comme intervention de premier plan, notamment dans le TDAH.
Le ton est posé, la méthodologie rigoureuse, la conclusion apparemment claire.
Et pourtant, un malaise persiste.
Non pas chez ceux qui défendent le neurofeedback par croyance ou par habitude — ceux-là ne sont pas le sujet — mais chez les cliniciens attentifs au vivant, chez les chercheurs conscients des limites de leurs outils, chez tous ceux qui observent que quelque chose se joue, parfois de façon décisive, là où les statistiques ne voient qu’un bruit résiduel.
Et si le problème n’était pas que le neurofeedback ne fonctionne pas ?
Et si le problème était plus profond : que nous ayons demandé à la mauvaise science de répondre à la mauvaise question ?
Les méta-analyses évaluent le neurofeedback comme on évalue un médicament : un protocole standard, appliqué à un groupe, mesuré par des scores, comparé à un contrôle.
Or le neurofeedback n’est ni un produit ni un protocole isolé.
C’est un processus d’apprentissage. Un apprentissage physiologique, incarné, dépendant du corps, du développement, du contexte, du temps, et de la capacité du système à se réguler.
Peut-on réellement juger un apprentissage sans s’interroger sur les conditions de l’apprentissage lui-même ?
Sur la qualité de la mesure, sur la preuve que quelque chose est appris, sur le transfert dans la vie réelle, sur les interactions avec le sommeil, la respiration, le tonus, l’environnement relationnel ?
Cet article ne vise ni à défendre le neurofeedback ni à disqualifier les méta-analyses.
Il propose un déplacement.
Un pas de côté épistémologique.
Car à force de vouloir objectiver le vivant avec des outils conçus pour le standard, nous risquons de conclure trop vite à l’inefficacité… là où se cache peut-être une autre forme d’intelligence clinique, encore mal mesurée, mais profondément opérante.
 I — Ce que les méta-analyses disent… et ce qu’elles ne peuvent pas dire
I — Ce que les méta-analyses disent… et ce qu’elles ne peuvent pas dire
Les méta-analyses qui interrogent aujourd’hui l’efficacité du neurofeedback s’inscrivent dans une tradition scientifique légitime. Elles cherchent à comparer, à objectiver, à hiérarchiser les interventions à partir de protocoles standardisés et de critères mesurables.
À cette question-là — une méthode standard produit-elle un effet moyen significatif sur des scores standardisés ? — la science répond avec cohérence.
Mais cette cohérence repose sur un cadre implicite rarement interrogé.
Pour le comprendre, un détour historique s’impose.
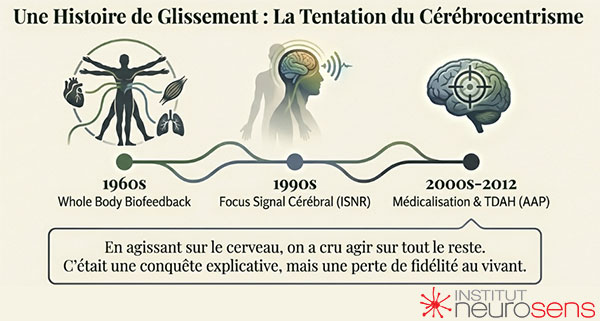 À la fin des années 1960, le biofeedback, tel que promu par l’Association for Applied Psychophysiology and Biofeedback (AAPB), repose sur une intuition simple et profondément non hégémonique : l’être humain peut apprendre à s’autoréguler à partir de signaux physiologiques, quels qu’ils soient — musculaires, respiratoires, cardiaques, électrodermaux. Le cerveau n’est pas nié, mais il n’est pas encore sacralisé. Il fait partie d’un ensemble vivant plus large.
À la fin des années 1960, le biofeedback, tel que promu par l’Association for Applied Psychophysiology and Biofeedback (AAPB), repose sur une intuition simple et profondément non hégémonique : l’être humain peut apprendre à s’autoréguler à partir de signaux physiologiques, quels qu’ils soient — musculaires, respiratoires, cardiaques, électrodermaux. Le cerveau n’est pas nié, mais il n’est pas encore sacralisé. Il fait partie d’un ensemble vivant plus large.
Progressivement, cependant, le centre de gravité se déplace.
Avec la structuration du neurofeedback et la création de l’International Society for Neuroregulation & Research (ISNR), le signal cérébral devient l’objet privilégié. Non sans raison : il fascine, il impressionne, il semble offrir un accès direct au “centre de commande”. Lentement, presque insensiblement, l’idée s’installe qu’en agissant sur le cerveau, on agit sur tout le reste.
Ce glissement n’est pas seulement scientifique. Il est aussi culturel.
Au tournant des années 1990, la reconnaissance du TDAH — notamment après l’institutionnalisation des catégories issues du DSM-III et leur diffusion en Amérique du Nord — inscrit durablement la question dans le champ psychiatrique. Le trouble devient un objet nosographique, le cerveau un organe à corriger, et l’intervention une réponse ciblée à un symptôme.
Lorsque, en 2012, l’American Academy of Pediatrics reconnaît le neurofeedback comme une option d’intervention de première intention pour le TDAH, ce geste peut se lire comme une ouverture. Mais aussi comme une réaction : une tentative de rééquilibrage face à l’emprise pharmacologique croissante et à la réduction du trouble à une question de neurotransmission.
Dans le même temps, le modèle de l’evidence-based medicine — né au Canada avec une intention initiale de rigueur et de prudence — s’impose progressivement comme norme quasi exclusive de validation. En se généralisant, il transforme la recherche en un espace de comparaison standardisée, parfois au détriment des fondements mêmes de l’autorégulation : le temps, l’apprentissage, la variabilité interindividuelle, les conditions corporelles du changement.
C’est dans ce cadre que s’inscrivent les méta-analyses actuelles.
Elles ne se trompent pas.
Elles répondent exactement à la question qu’on leur a posée.
Mais cette question suppose, sans toujours le dire, que le changement psychique procède essentiellement d’un recalibrage cérébral, comme si le cerveau était un centre de commande isolé, indépendant du corps, du sommeil, de la respiration, du tonus et de l’histoire développementale.
Ce présupposé, rarement discuté, constitue peut-être la véritable limite du débat actuel.
II — Ce que nous avons gagné en puissance explicative, avons-nous perdu en fidélité au vivant ?
Il serait injuste — et faux — de nier ce que le cérébrocentrisme a apporté.
La focalisation sur le cerveau a permis des avancées considérables : une meilleure compréhension des réseaux neuronaux, des rythmes électrophysiologiques, des corrélats cérébraux de l’attention, de l’inhibition, de l’éveil. Elle a donné au neurofeedback une crédibilité scientifique, une visibilité institutionnelle, et une légitimité dans des champs longtemps dominés par la seule pharmacologie.
En ce sens, le glissement vers le cerveau a été une conquête explicative.
Mais toute conquête a un coût.
À mesure que le cerveau devenait l’objet central — parfois exclusif — de l’intervention, le reste du vivant passait à l’arrière-plan. Le corps devenait un simple support, la respiration un bruit de fond, le tonus une variable confondante, le sommeil un facteur secondaire, l’environnement relationnel un contexte difficilement contrôlable. Autant d’éléments pourtant décisifs dans la capacité d’un système humain à apprendre et à se réguler.
Ce déplacement a produit une illusion tenace : celle qu’en agissant directement sur le cerveau, on pourrait court-circuiter les conditions mêmes de l’apprentissage.
Or le cerveau n’est ni un moteur autonome ni un chef d’orchestre solitaire.
Il est un organe relationnel, profondément dépendant des signaux qu’il reçoit du corps, de la qualité de la régulation tonique, des rythmes respiratoires, des cycles veille-sommeil, et du niveau de sécurité physiologique dans lequel il opère.
En cherchant à expliquer toujours plus finement ce qui se passe dans le cerveau, nous avons parfois perdu de vue comment un organisme vivant change réellement.
Ce n’est pas un hasard si le neurofeedback, lorsqu’il est réduit à une correction de fréquences ou à un ciblage de zones, devient fragile face aux exigences de reproductibilité. Car ce qui fait la différence clinique ne réside pas seulement dans le signal cérébral entraîné, mais dans la capacité globale du système à entrer dans un processus d’autorégulation.
À force de privilégier la puissance — explicative, technologique, symbolique — du cerveau, nous avons peut-être glissé vers une posture implicite de maîtrise : réparer, optimiser, ajuster. Une posture séduisante, mais qui rapproche dangereusement l’intervention du fantasme de contrôle, là où le vivant exige d’abord des conditions pour se transformer.
Ce point est rarement formulé ainsi dans les débats scientifiques. Pourtant, il éclaire un paradoxe central : plus le neurofeedback a cherché à s’imposer comme une technique “puissante”, plus il s’est exposé à des évaluations qui, logiquement, mesurent la puissance… et non la qualité du processus vivant.
La question n’est donc pas de savoir si le cerveau est important — il l’est.
La question est de savoir ce que nous perdons lorsque nous l’isolons de l’organisme qu’il sert à réguler.
C’est précisément à cet endroit que le débat sur l’efficacité du neurofeedback devient moins technique… et plus fondamental.

Cerveau et corps : une physiologie des systèmes neuro-intégrés

Penser le cerveau comme une entité isolée, pilotant le corps à distance, est une représentation commode… mais biologiquement pauvre.
Les travaux issus de la cognition incarnée ont profondément remis en question ce schéma.
Pour Francisco Varela, la cognition n’est jamais désincarnée : elle émerge d’un couplage permanent entre le cerveau, le corps et l’environnement. Le corps n’est pas un simple effecteur de décisions cérébrales ; il constitue une source continue d’informations situées, un bain somato-sensoriel qui nourrit, contraint et oriente les processus cognitifs.
Dans cette perspective, le tonus postural, la respiration, les ajustements moteurs, les rythmes physiologiques ne sont pas des variables périphériques. Ils participent à la construction même du sens et de l’action.
Alain Berthoz a prolongé cette vision en montrant que le cerveau n’est pas un organe de représentation passive, mais un organe d’anticipation. La perception n’est jamais neutre : elle est orientée par l’action possible. Le cerveau fonctionne comme un simulateur, explorant en permanence des scénarios d’action à partir des informations que lui fournit le corps engagé dans le monde.
Autrement dit, le corps informe le cerveau de la situation, et le cerveau anticipe les réponses possibles dans ce que Berthoz appelle le théâtre de l’action.
Cette dynamique trouve un prolongement naturel dans les modèles contemporains du cerveau bayésien : le cerveau n’attend pas l’information pour réagir, il formule en permanence des prédictions qu’il ajuste à partir des signaux sensoriels et corporels. Or, ces signaux ne sont pas abstraits. Ils sont incarnés, contextuels, dépendants de l’état tonique, respiratoire, émotionnel et postural du sujet.
Un cerveau privé d’un corps régulé ne peut prédire correctement.
C’est précisément ce que souligne Jean-Luc Safin dans ses travaux sur la psychophysiologie intégrative : les fonctions cérébrales ne s’expriment jamais isolément, mais au sein de systèmes neuro-intégrés, où le corps constitue la matrice régulatrice de l’activité neuronale. Le cerveau ajuste, coordonne, synchronise — mais il ne crée pas seul les conditions de sa propre stabilité.
Dans cette lecture, l’autorégulation n’est pas un acte volontaire ni un simple entraînement cérébral. C’est une propriété émergente d’un système corps-cerveau capable de se synchroniser avec ses propres rythmes et avec son environnement.
Réduire le neurofeedback à un signal cérébral, c’est donc ignorer une partie essentielle de ce qui permet au cerveau d’apprendre : la qualité du bain somato-sensoriel dans lequel il baigne.
Entre deux cultures scientifiques : le malaise discret du clinicien
De nombreux cliniciens engagés dans les approches de régulation vivent aujourd’hui une tension difficile à formuler.
Ils se sentent pris entre deux cultures scientifiques qui se côtoient peu, se comprennent mal, et dialoguent rarement à égalité.
D’un côté, la recherche anglo-saxonne, principalement nord-américaine. Elle est puissante, visible, structurante. Elle impose ses standards méthodologiques, ses hiérarchies de preuves, ses méta-analyses. Elle rassure par sa capacité à trancher, à classer, à recommander. Dans l’imaginaire collectif, elle incarne la “vraie science”, celle qui fait autorité. Cette visibilité internationale peut parfois conduire, en Europe, à une forme d’admiration implicite — voire d’envie — qui conduit à surestimer sa capacité à dire le vrai sur le vivant.
De l’autre, une tradition scientifique européenne — et française en particulier — issue notamment des travaux portés par le CNRS et le Collège de France. Une tradition moins normative, moins prescriptive, mais profondément attentive au corps, au mouvement, à la perception, au développement, à la relation. Une science qui n’a jamais cessé de penser l’humain comme un système situé, incarné, inscrit dans une histoire et un environnement.
Ces deux cultures ne sont pas incompatibles.
Mais elles ne posent pas les mêmes questions.
La première cherche avant tout à objectiver, standardiser, comparer.
La seconde accepte plus volontiers la complexité, l’asymétrie, l’irréductibilité du vivant à des moyennes.
Le malaise du clinicien naît précisément de cet écart.
Sur le terrain, il observe des transformations réelles — parfois lentes, parfois spectaculaires — qui ne se laissent pas toujours capturer par les outils dominants de validation. Il voit des enfants mieux dormir avant d’être plus attentifs, des corps se stabiliser avant que le cerveau n’apprenne, des familles retrouver de la sécurité avant que les symptômes ne s’atténuent.
Mais ces trajectoires, profondément humaines, peinent à entrer dans les cadres d’évaluation hérités d’une autre culture scientifique.
Ce malaise n’est ni un rejet de la rigueur ni un refus de la science.
Il est le signe d’un décalage croissant entre ce que l’on mesure le mieux et ce qui transforme réellement le vivant.
Reconnaître cette tension, ce n’est pas choisir un camp.
C’est accepter que la science ne soit pas un bloc homogène, et que certaines formes de connaissance — plus humanistes, plus systémiques — restent encore sous-représentées dans les dispositifs de validation dominants.
Peut-être sommes-nous aujourd’hui à un moment charnière :
celui où il devient nécessaire non pas de produire toujours plus de preuves dans un cadre inchangé, mais d’oser interroger les cadres eux-mêmes.

III — Apprendre ce n’est pas corriger : le corps comme condition de la régulation
L’un des malentendus majeurs autour du neurofeedback tient à une confusion silencieuse : apprendre serait équivalent à corriger.
Corriger une fréquence, ajuster un seuil, normaliser un tracé.
Cette logique, héritée d’un modèle interventionnel, suppose qu’un dysfonctionnement identifié appelle une action ciblée, mesurable, réversible.
Or l’apprentissage — qu’il soit moteur, émotionnel ou attentionnel — ne procède jamais ainsi.
Un système vivant n’apprend pas parce qu’on le corrige, mais parce que les conditions de sa régulation deviennent possibles. Ces conditions ne sont pas abstraites. Elles sont d’abord corporelles.
- Le sol physiologique
Avant d’être un signal à entraîner, le cerveau est un organe immergé dans un corps qui respire, se tient, se meut, dort — ou ne dort pas. Il reçoit en permanence des informations issues du tonus postural, de la respiration, des ajustements moteurs, des rythmes veille-sommeil. Ce flux constitue le socle sur lequel toute capacité d’apprentissage peut émerger.
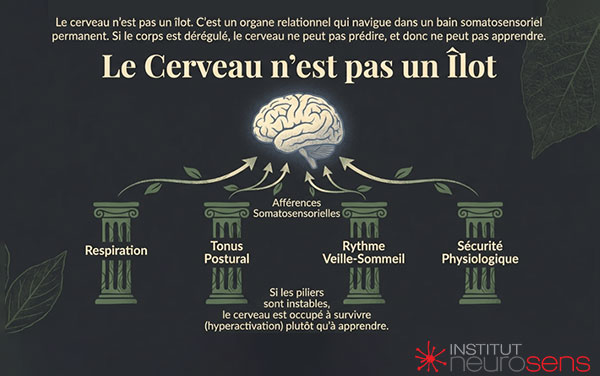
Lorsqu’un enfant est en hyperactivation chronique, lorsque son tonus est instable, que sa respiration est haute ou entravée, que son sommeil est fragmenté, le cerveau n’est pas “défaillant”. Il est occupé à survivre. Dans cet état, lui demander d’apprendre revient à lui demander de prédire dans un environnement physiologique incohérent.
C’est ici que le corps cesse d’être un décor pour devenir une condition préalable.
La régulation ne s’enseigne pas directement au cerveau.
Elle se permet au système corps-cerveau lorsque celui-ci retrouve des appuis stables : une respiration qui descend, un tonus qui se distribue, un rythme veille-sommeil plus cohérent, un sentiment de sécurité physiologique minimale.
L’illusion de la correction
Dans ce cadre, le neurofeedback ne “corrige” rien.
Il devient un amplificateur d’apprentissage, un miroir fin qui accompagne un système déjà engagé dans une dynamique de stabilisation.
La condition corporelle de l’apprentissage
Cela explique un paradoxe clinique souvent observé mais rarement théorisé : le neurofeedback semble inefficace dans certains contextes, puis devient soudainement opérant lorsque le travail corporel — respiratoire, postural, somato-sensoriel — a préparé le terrain. Ce que l’on interprète parfois comme une variabilité inexpliquée relève en réalité d’un principe simple : on ne peut pas apprendre à se réguler sur un sol instable.
Cette lecture invite à changer de regard sur l’échec apparent de certaines interventions.
Il ne s’agit pas d’un défaut de technique, ni d’un manque de puissance cérébrale, mais d’un décalage entre l’outil et l’état du système.
Apprendre, ce n’est donc pas imposer une norme au cerveau.
C’est restaurer, par le corps, les conditions d’une autorégulation possible.
À cet endroit précis, le neurofeedback cesse d’être une technique isolée pour redevenir ce qu’il n’aurait peut-être jamais dû cesser d’être :
un outil parmi d’autres au service d’un processus vivant, situé, profondément humain.
IV — De la toute-puissance du cerveau à l’humilité du vivant
Quand la variabilité devient un signal, et non un échec
Si le neurofeedback est aujourd’hui l’objet de débats aussi polarisés, ce n’est peut-être pas uniquement pour des raisons méthodologiques. C’est aussi parce qu’il cristallise une attente implicite : celle d’une action directe, rapide et maîtrisable sur le cerveau.
Cette attente s’inscrit dans une culture de la puissance.
Puissance explicative, puissance technologique, puissance prédictive.
Le cerveau y apparaît comme le lieu ultime du contrôle possible, l’organe qu’il suffirait d’ajuster pour rétablir l’équilibre.
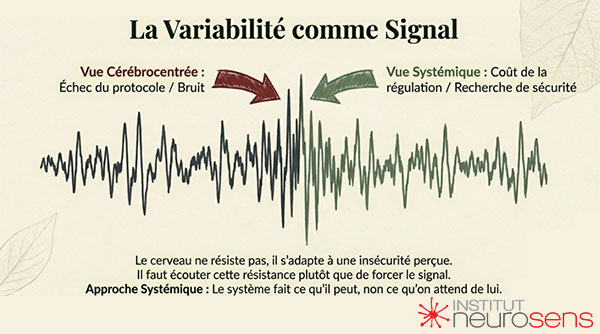
Mais le vivant résiste à cette logique.
Il ne se laisse ni accélérer sans coût ni contraindre sans compensation. Plus on cherche à imposer une norme cérébrale, plus émergent des réponses paradoxales : instabilité, variabilité, échecs apparents, abandons précoces. Ce que les protocoles standardisés interprètent comme des résultats inconsistants peut alors être relu autrement : comme les signaux d’un système qui ne dispose pas encore des conditions de sa régulation.
Dans une approche strictement cérébrocentrée, la variabilité est un problème.
Dans une approche systémique, elle devient une information.
Elle indique que le cerveau tente d’apprendre dans un environnement physiologique instable, que les prédictions sont coûteuses, que l’effort de régulation dépasse les ressources disponibles. Autrement dit, le système fait ce qu’il peut — et non ce qu’on attend de lui.
Reconnaître cela implique un changement de posture.
Il ne s’agit plus de “faire agir” le cerveau, mais de l’écouter dans ses résistances, de comprendre ce que ses oscillations disent de l’état du corps qui le soutient. Cette écoute demande une forme d’humilité : accepter que la régulation ne se décrète pas, qu’elle se construit, souvent lentement, par couches successives.
À cet endroit, le neurofeedback retrouve une place plus juste.
Non plus comme instrument de toute-puissance, mais comme outil d’accompagnement d’un processus vivant. Un outil exigeant, qui ne promet pas de résultats sans condition, mais qui devient remarquablement précis lorsque ces conditions sont réunies.
Ce déplacement n’affaiblit pas la pratique.
Il la rend plus fidèle à ce qu’elle observe réellement sur le terrain.
Peut-être est-ce là l’enjeu le plus profond du débat actuel :
passer d’une fascination pour la puissance du cerveau à une écologie de la régulation, où le corps, le temps et la variabilité ne sont plus des obstacles à la science, mais ses alliés les plus précieux.
V — Changer de question : ce que la neurothérapie intégrative propose réellement
Arrivé à ce point, une clarification s’impose.
La neurothérapie intégrative ne se présente pas comme une alternative de plus dans le paysage des méthodes d’accompagnement. Elle ne cherche ni à remplacer le neurofeedback ni à le défendre contre ses critiques. Elle propose autre chose : un déplacement de la question.

La question n’est plus :
« Quelle technique agit le plus efficacement sur tel symptôme ? »
mais :
« Quelles sont les conditions qui permettent à un système humain de se réguler et d’apprendre durablement ? »
Ce changement peut sembler subtil. Il est en réalité décisif.
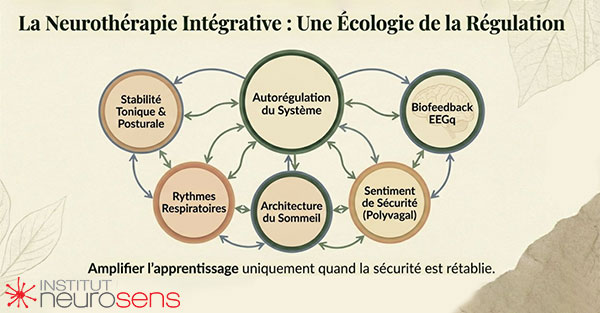
Dans cette perspective, le neurofeedback n’est ni central ni marginal. Il est situé. Il prend sens au sein d’un ensemble plus large où le corps, la respiration, le sommeil, le tonus, les émotions et les fonctions cognitives forment un système interdépendant. Aucun de ces éléments ne commande les autres ; ils se corégulent.
La neurothérapie intégrative part d’un constat simple, issu de la clinique :
lorsque le corps retrouve des appuis suffisants, le cerveau apprend.
Lorsque ces appuis font défaut, aucune sophistication technique ne peut compenser durablement.
C’est pourquoi l’approche intégrative ne cherche pas à imposer une norme, mais à restaurer des conditions. Elle s’intéresse moins aux scores qu’aux trajectoires, moins aux moyennes qu’aux rythmes propres de chaque individu. Elle accepte la lenteur lorsqu’elle est nécessaire, et valorise les signaux faibles — ceux qui annoncent une régulation en cours bien avant que les symptômes ne s’atténuent.
Cette posture engage aussi une autre relation au sujet accompagné.
Loin d’une logique de correction ou d’optimisation, la neurothérapie intégrative redonne place au sensible : aux sensations, aux ajustements corporels, à l’expérience vécue de la régulation. Elle reconnaît que l’apprentissage ne se décrète pas de l’extérieur, mais qu’il émerge d’une rencontre entre un système vivant et un environnement suffisamment sécurisant pour permettre l’exploration.
À ce titre, elle dépasse largement le seul champ du neurofeedback.
Elle s’inscrit dans une vision plus large de la santé, de l’éducation et de l’accompagnement humain, où la science ne cherche plus seulement à maîtriser, mais à comprendre pour mieux soutenir. Une science qui n’oppose pas rigueur et humanité, mais qui accepte que le vivant ne se laisse jamais réduire entièrement à ce qui est mesurable.
Changer de question, ce n’est pas renoncer à la preuve.
C’est reconnaître que certaines preuves émergent dans le temps, dans la relation, dans le corps — et qu’elles exigent parfois d’autres outils, d’autres cadres, et une autre écoute.
Peut-être est-ce là l’enjeu le plus profond de la neurothérapie intégrative :
non pas prouver qu’elle a raison, mais contribuer à une science plus sensible, plus humble, et plus fidèle à l’expérience humaine.

Conclusion — Comprendre sans réduire
La position prise par la HAS en 2024 concernant le neurofeedback peut se comprendre.
Dans un cadre strictement normatif, fondé sur des critères d’efficacité moyenne, des protocoles standardisés et des méthodologies héritées de l’évaluation médicamenteuse, le neurofeedback ne répond pas aux exigences attendues. À cette question-là, posée de cette manière-là, la réponse institutionnelle est cohérente et la prudence institutionnelle est compréhensible.
Mais cette cohérence ne doit pas être confondue avec une vérité globale sur le vivant.
Le risque aujourd’hui serait d’interpréter cette disqualification comme une preuve d’inefficacité intrinsèque, et d’en faire un argument d’autorité pour refermer le débat.
Ce serait oublier que les mêmes cadres méthodologiques qui valident un médicament — parfois sur la base d’effets modestes mais statistiquement significatifs — peinent à reconnaître les capacités d’autorégulation, d’apprentissage et de transformation propres aux systèmes humains.
L’humain n’est pas un protocole.
Il n’est pas non plus une moyenne.
Réduire l’accompagnement à ce qui passe avec succès l’épreuve des essais randomisés, c’est accepter une approximation particulière de l’efficacité : celle qui privilégie la reproductibilité statistique au détriment de la trajectoire singulière, du temps, du corps, de la relation et du sens. Une approximation utile dans certains contextes, mais profondément insuffisante dès lors qu’il s’agit de développement, de régulation et d’apprentissage.
La neurothérapie intégrative ne nie pas ces cadres.
Elle rappelle simplement qu’ils ne peuvent pas, à eux seuls, épuiser la réalité humaine.
Ce qui est en jeu ici dépasse le neurofeedback.
Il s’agit de savoir si nous acceptons que l’autorégulation, le sensible, le corporel et le relationnel aient droit de cité dans la science contemporaine, ou si nous choisissons de les disqualifier faute de savoir encore les mesurer correctement.
Comprendre la décision de la HAS n’implique donc pas de s’y ranger aveuglément.
Cela invite, au contraire, à poursuivre le travail :
celui d’une science plus exigeante encore, parce qu’elle ose intégrer la complexité du vivant plutôt que de la réduire.
En somme, lorsque le neurofeedback est présenté comme une technique cérébrale autonome, il devient un objet scientifique susceptible d’être évalué comme tel : une intervention isolée, mesurable, comparable.
Mais ce que nous appelons, dans le cadre de la neurothérapie intégrative, biofeedback EEGq, ne relève pas du même statut. Il ne s’agit pas d’un outil appliqué à un cerveau considéré comme centre de commande. Il s’inscrit dans un processus d’apprentissage, au sein d’un système vivant où corps, respiration, posture, sommeil, cognition et relation interagissent en permanence.
Les recommandations institutionnelles évaluent des interventions isolées.
Elles doivent le faire ainsi.
C’est précisément ici qu’une distinction devient nécessaire.
La neurothérapie intégrative, elle, n’est pas une intervention isolée.
Elle constitue un cadre d’apprentissage systémique, au sein duquel le biofeedback EEGq n’est qu’une modalité parmi d’autres, dépendante des conditions physiologiques et relationnelles dans lesquelles il est intégré.

Kinésithérapeute
Président & Cofondateur Institut Neurosens
D.I.U. Posturologie clinique
D.U. Perception Action Troubles des Apprentissages
Membre de la Société Française de Physiothérapie
Membre de l'Association de Psychophysiologie Appliquée et Biofeedback - AAPB
Membre de la Société Internationale de Neurorégulation et la Recherche - ISNR
Co-Auteur : TDAH-Les causes cachées, les solutions efficaces
Co-Auteur : Sommet Francophone du TDAH
Bibliographie (format APA 7e édition)
Neurofeedback et méta-analyses
Arns, M., de Ridder, S., Strehl, U., Breteler, M., & Coenen, A. (2009). Efficacy of neurofeedback treatment in ADHD: The effects on inattention, impulsivity and hyperactivity: A meta-analysis. Clinical EEG and Neuroscience, 40(3), 180–189. https://doi.org/10.1177/155005940904000311
Arns, M., Heinrich, H., & Strehl, U. (2014). Evaluation of neurofeedback in ADHD: The long and winding road. Biological Psychology, 95, 108–115. https://doi.org/10.1016/j.biopsycho.2013.11.013
Cortese, S., Ferrin, M., Brandeis, D., et al. (2016). Neurofeedback for attention-deficit/hyperactivity disorder: Meta-analysis of clinical and neuropsychological outcomes. Journal of the American Academy of Child & Adolescent Psychiatry, 55(6), 444–455. https://doi.org/10.1016/j.jaac.2016.03.007
Van Doren, J., Arns, M., Heinrich, H., et al. (2019). Sustained effects of neurofeedback in ADHD: A systematic review and meta-analysis. European Child & Adolescent Psychiatry, 28, 293–305. https://doi.org/10.1007/s00787-018-1121-4
Evidence-Based Medicine et limites méthodologiques
Sackett, D. L., Rosenberg, W. M. C., Gray, J. A. M., Haynes, R. B., & Richardson, W. S. (1996). Evidence based medicine: What it is and what it isn’t. BMJ, 312(7023), 71–72. https://doi.org/10.1136/bmj.312.7023.71
Greenhalgh, T. (2014). How to read a paper: The basics of evidence-based medicine (5th ed.). Wiley-Blackwell.
Greenhalgh, T., & Papoutsi, C. (2018). Studying complexity in health services research: Desperately seeking an overdue paradigm shift. BMC Medicine, 16, 95. https://doi.org/10.1186/s12916-018-1089-4
Cognition incarnée et neurophénoménologie
Varela, F. J., Thompson, E., & Rosch, E. (1991). The embodied mind: Cognitive science and human experience. MIT Press.
Varela, F. J. (1996). Neurophenomenology: A methodological remedy for the hard problem. Journal of Consciousness Studies, 3(4), 330–349.
Berthoz, A. (1997). Le sens du mouvement. Odile Jacob.
Berthoz, A. (2009). La simplexité. Odile Jacob.
Cerveau prédictif et systèmes dynamiques
Friston, K. (2010). The free-energy principle: A unified brain theory? Nature Reviews Neuroscience, 11(2), 127–138. https://doi.org/10.1038/nrn2787
Clark, A. (2013). Whatever next? Predictive brains, situated agents, and the future of cognitive science. Behavioral and Brain Sciences, 36(3), 181–204.
Kelso, J. A. S. (1995). Dynamic patterns: The self-organization of brain and behavior. MIT Press.
Thelen, E., & Smith, L. B. (1994). A dynamic systems approach to the development of cognition and action. MIT Press.
Goldstein, K. (1934/1995). The organism: A holistic approach to biology derived from pathological data in man. Zone Books.
Psychophysiologie et biofeedback
Peper, E., & Shaffer, F. (2019). Biofeedback history: An alternative view. Biofeedback, 47(2), 72–75.
Shaffer, F., & Ginsberg, J. P. (2017). An overview of heart rate variability metrics and norms. Frontiers in Public Health, 5, 258.
Articles du blog
- De la “vibration” à la régulation : sortir du flou, revenir au vivant
- Et si le parent n’avait pas perdu sa place… mais qu’elle s’était déplacée?
- Et si le nerf vague n’était pas le point de départ de la régulation ?
- Burn-out : et si le stress était une erreur d’aiguillage ?
- Le deuil de l’enfant idéal : de l’impuissance à une nouvelle manière d’accompagner
- TDAH adulte : et si le vrai problème n’était pas l’attention… mais la récupération ?
- « La santé : la capacité de revenir », Variabilité et régulation du système nerveux
- Le cerveau : cet organe que l’on croit comprendre
- Et si nos troubles cognitifs commençaient la nuit ?
- Et si le TDAH était une trajectoire ?
- TDAH chez la femme : péri-ménopause, hormones et perte de contrôle — comprendre le seuil adaptatif
- Le neurofeedback face aux méta-analyses : et si la science posait la mauvaise question ?
- TDAH, migraine, douleurs trigémino-faciales : et si le lien n’était pas là où on le cherche ?
- De l’apnée du sommeil à la douleur chronique : une lecture développementale de la désynchronisation physiologique
- De l’EEG à la neurothérapie intégrative : changer de cadre pour comprendre la régulation
- Neurofeedback et illusion cérébrocentrée : retour sur une promesse ambiguë
- Autisme et neurodéveloppement : pour une lecture incarnée du développement humain
- TDAH : Le trouble de la régulation que nous avions oublié
- Trauma psychologique, neurodéveloppement et physiologie: vers une lecture unifiée
- Avant d’entraîner l’attention : régler le Système tonico-ventilatoire
- Quand la mère s’oublie : sortir du déni de sa propre souffrance face au TDAH de l’enfant
- L’attention désaccordée : ce que l’EEGq nous apprend sur le lien corps-cerveau
- Du réflexe à la régulation : penser le vivant, du geste au toucher
- TDAH, nutrition et neurothérapie : quand deux approches incarnées se rencontrent enfin
- Et si tout commençait par le tonus postural?
Lire d'autres articles
-
De la “vibration” à la régulation : sortir du flou, revenir au vivant
-
Et si le parent n’avait pas perdu sa place… mais qu’elle s’était déplacée?
-
Et si le nerf vague n’était pas le point de départ de la régulation ?
-
Burn-out : et si le stress était une erreur d’aiguillage ?
-
Le deuil de l’enfant idéal : de l’impuissance à une nouvelle manière d’accompagner
-
TDAH adulte : et si le vrai problème n’était pas l’attention… mais la récupération ?
-
« La santé : la capacité de revenir », Variabilité et régulation du système nerveux
-
Le cerveau : cet organe que l’on croit comprendre
-
Et si nos troubles cognitifs commençaient la nuit ?
-
Et si le TDAH était une trajectoire ?

