Et si nos troubles cognitifs commençaient la nuit ?
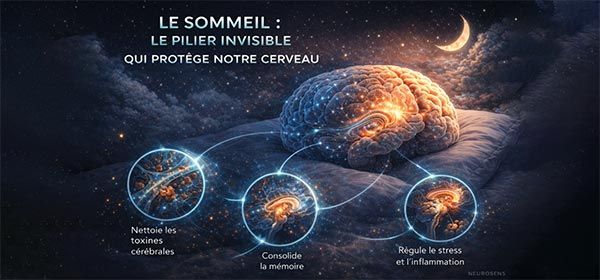
Le sommeil : ce pilier invisible qui protège notre cerveau
Et si certaines difficultés cognitives ne trouvaient pas leur origine dans le cerveau lui-même… mais dans la manière dont il récupère ?
Dans nos sociétés modernes, le sommeil est souvent considéré comme un simple temps de repos, une pause dans l’activité du cerveau. Pourtant, les recherches récentes montrent qu’il constitue l’un des mécanismes fondamentaux par lesquels le système nerveux se régénère, se réorganise et maintient son équilibre.
À travers les liens étroits entre sommeil, régulation émotionnelle et fonctionnement cognitif, une idée s’impose progressivement : le cerveau ne fonctionne jamais isolément. Il dépend en permanence de l’état physiologique du corps qui le porte.
Comprendre les troubles de l’attention, de la mémoire ou de la fatigue mentale suppose alors peut-être de déplacer notre regard : avant de chercher à stimuler la cognition, il peut être nécessaire de restaurer les conditions biologiques qui permettent au système vivant de récupérer.
Introduction — Et si nos troubles cognitifs commençaient la nuit ?
Lorsque les premières difficultés cognitives apparaissent — mémoire moins fiable, concentration fluctuante, fatigue mentale — la réaction la plus fréquente consiste à chercher une explication directement dans le cerveau.
On pense à l’âge.
On pense au stress.
On pense parfois à une maladie neurologique.
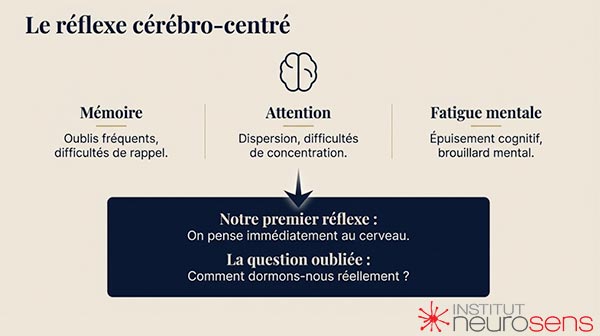 Mais une question beaucoup plus simple est rarement posée :
Mais une question beaucoup plus simple est rarement posée :
Comment dormons-nous réellement ?
Ce que dit la science
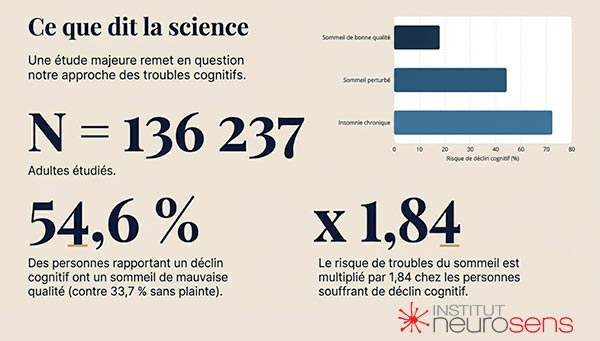 Une étude populationnelle portant sur 136 237 adultes âgés de 45 ans et plus a examiné le lien entre qualité du sommeil et déclin cognitif subjectif, c’est-à-dire la sensation progressive de perte de mémoire ou de clarté mentale (Kim & Kim, 2025).
Une étude populationnelle portant sur 136 237 adultes âgés de 45 ans et plus a examiné le lien entre qualité du sommeil et déclin cognitif subjectif, c’est-à-dire la sensation progressive de perte de mémoire ou de clarté mentale (Kim & Kim, 2025).
Les résultats montrent une association nette entre ces deux dimensions :
• 38,6 % des participants présentent un sommeil de mauvaise qualité.
• 23,5 % rapportent un déclin cognitif subjectif.
• Parmi les personnes signalant un déclin cognitif, 54,6 % déclarent un sommeil de mauvaise qualité, contre 33,7 % chez celles ne présentant pas de plainte cognitive.
Après prise en compte des facteurs démographiques, sociaux et médicaux, les personnes rapportant un déclin cognitif présentent un risque environ 1,8 fois plus élevé d’avoir un sommeil de mauvaise qualité.
L’association apparaît particulièrement forte chez les adultes d’âge moyen (45–64 ans) et chez les personnes présentant des symptômes dépressifs.
Ces résultats renforcent l’idée que la qualité du sommeil constitue un facteur clé dans l’équilibre cognitif et émotionnel au cours de la vie.
Ces résultats renforcent une idée de plus en plus reconnue par la recherche : la qualité du sommeil constitue un facteur central de l’équilibre cognitif et émotionnel tout au long de la vie.
Mais ils invitent surtout à poser une question plus fondamentale.
Et si, dans de nombreux cas, le problème ne venait pas seulement de la cognition… mais de la récupération cérébrale ?
Le sommeil : une fonction biologique bien plus complexe qu’on ne le croit
Dans la vie moderne, le sommeil est souvent considéré comme une variable d’ajustement. On dort moins pour travailler plus, pour terminer un projet ou pour répondre aux exigences de la vie quotidienne. Pourtant, du point de vue neurobiologique, le sommeil joue plusieurs rôles essentiels. Il participe d’abord à la restauration des fonctions physiques et mentales. Pendant la nuit, l’activité cérébrale ne s’interrompt pas ; elle change simplement de nature. Le cerveau entre alors dans des phases spécifiques qui permettent la consolidation des apprentissages, la régulation émotionnelle et la récupération physiologique.
Une découverte majeure de ces dernières années a particulièrement retenu l’attention des chercheurs.
Durant certaines phases du sommeil, le cerveau active un système de nettoyage appelé système glymphatique. Ce mécanisme permet d’éliminer des protéines et des déchets métaboliques qui s’accumulent dans le tissu cérébral pendant la journée. Lorsque ce processus est perturbé, ces substances peuvent progressivement s’accumuler et contribuer au vieillissement cérébral.
Plusieurs travaux suggèrent également qu’une mauvaise qualité de sommeil est associée à des modifications structurelles du cerveau, notamment une accélération de l’atrophie corticale dans certaines régions impliquées dans la mémoire et les fonctions cognitives (Sexton et al., 2014).
Autrement dit, bien dormir est l’une des conditions biologiques nécessaires à la santé du cerveau.
Quand le sommeil se fragilise, la cognition vacille
L’étude coréenne met en évidence un phénomène intéressant : la relation entre sommeil et cognition semble bidirectionnelle.
Un mauvais sommeil peut altérer les performances cognitives, mais les préoccupations cognitives peuvent aussi perturber le sommeil.
Plusieurs mécanismes peuvent expliquer cette interaction.
D’abord, certaines modifications cérébrales associées au vieillissement ou à l’inflammation peuvent affecter à la fois les circuits de la mémoire et les structures impliquées dans la régulation du sommeil.
Ensuite, le stress chronique joue un rôle majeur.
Lorsque l’organisme reste en état d’alerte prolongé, l’axe hypothalamo-hypophyso-surrénalien — souvent appelé axe HPA — reste activé. Cette activation physiologique augmente le niveau d’éveil et rend l’endormissement plus difficile, tout en perturbant les cycles de récupération nocturne.
Enfin, un phénomène psychologique bien connu peut intervenir : la rumination mentale.
Lorsque l’inquiétude concernant les capacités cognitives apparaît, elle peut s’intensifier au moment du coucher. L’attention se tourne alors vers les pensées et les scénarios anticipés, ce qui augmente l’activation cérébrale et réduit la qualité du sommeil.
On voit alors apparaître un cercle vicieux :
fatigue → inquiétude → sommeil perturbé → cognition altérée → inquiétude renforcée.
Un signal particulièrement fort chez les adultes d’âge moyen
L’un des résultats les plus surprenants de l’étude concerne l’âge.
Contrairement à ce que l’on pourrait imaginer, l’association entre mauvais sommeil et déclin cognitif apparaît plus forte chez les adultes d’âge moyen, entre 45 et 64 ans, que chez les personnes plus âgées.

Pourquoi ?
Les chercheurs proposent plusieurs hypothèses.
À cet âge de la vie, les exigences professionnelles, familiales et sociales sont souvent élevées. Les responsabilités sont nombreuses : travail, gestion du foyer, soutien aux enfants ou aux parents vieillissants. Cette accumulation de pressions peut augmenter le stress et réduire le temps consacré à la récupération.
De plus, les adultes actifs sont souvent particulièrement sensibles à la moindre baisse de performance cognitive, car celle-ci peut avoir des conséquences directes sur leur activité professionnelle.
Le sommeil devient alors un indicateur précieux du niveau global de régulation du système nerveux.
Le rôle amplificateur de la dépression
L’étude met également en évidence un autre facteur important : la dépression.
Les personnes ayant vécu un épisode dépressif présentent une relation encore plus forte entre déclin cognitif subjectif et mauvaise qualité de sommeil.
Ce phénomène n’est pas surprenant.
La dépression est associée à plusieurs perturbations biologiques qui affectent directement le sommeil :
• altération des rythmes circadiens
• augmentation de l’activation physiologique
• modification des cycles de sommeil profond et paradoxal.
Plusieurs études montrent d’ailleurs qu’améliorer la qualité du sommeil peut entraîner une amélioration significative de la santé mentale, notamment en réduisant les symptômes de dépression, d’anxiété et de stress (Scott et al., 2021).
De plus, les états dépressifs modifient la perception subjective des performances cognitives. Les personnes concernées peuvent se montrer particulièrement attentives aux erreurs, aux oublis ou aux difficultés de concentration.
Le sommeil, la cognition et l’humeur forment ainsi un triangle étroitement interconnecté.
Une perspective souvent oubliée : le corps et la régulation physiologique
Dans la plupart des approches traditionnelles, les troubles cognitifs sont étudiés principalement à travers le cerveau lui-même : imagerie cérébrale, biomarqueurs, tests neuropsychologiques.
Ces outils sont précieux, mais ils peuvent parfois donner l’impression que la cognition est une fonction isolée.
Or, le cerveau ne fonctionne jamais seul.
Il dépend en permanence de l’état physiologique du corps qui le porte.
La respiration, le tonus postural, la régulation émotionnelle et la qualité du sommeil constituent autant de mécanismes qui influencent directement l’activité cérébrale.
Dans cette perspective, le sommeil ne doit pas être considéré comme un simple symptôme secondaire. Il agit plutôt comme un régulateur central du fonctionnement neurophysiologique.
Lorsque le sommeil se dégrade, cela peut signaler que l’équilibre global du système est en train de se fragiliser.
Fondamental
Le sommeil : un pilier du système neuro-intégré
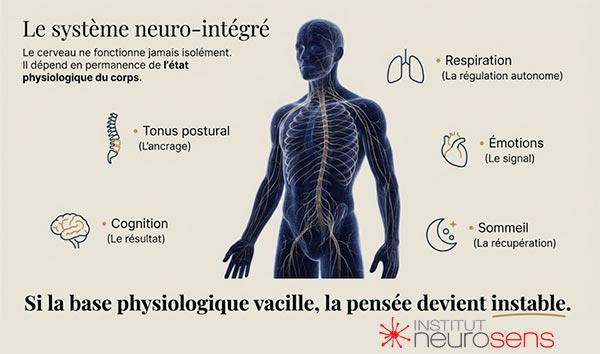 Dans l’approche de la Neurothérapie Intégrative, le sommeil n’est pas considéré comme un simple état de repos. Il constitue l’un des piliers du système neuro-intégré qui relie le cerveau au corps vivant.
Dans l’approche de la Neurothérapie Intégrative, le sommeil n’est pas considéré comme un simple état de repos. Il constitue l’un des piliers du système neuro-intégré qui relie le cerveau au corps vivant.
Ce système repose sur plusieurs fonctions fondamentales étroitement synchronisées :
le tonus postural, la respiration, le sommeil, les émotions et les fonctions cognitives.
Au cœur de cette organisation se trouve le Système Tonico-Ventilatoire (STV), un réseau de régulation qui coordonne en permanence l’équilibre entre posture, ventilation et éveil cérébral.
Dans cette dynamique, le sommeil joue un rôle essentiel :
• il permet la récupération neurophysiologique du cerveau
• il soutient la consolidation des apprentissages et de la mémoire
• il participe à la régulation émotionnelle
• il favorise les processus de nettoyage métabolique cérébral
Lorsque le sommeil se fragilise, ce n’est donc pas seulement la nuit qui est perturbée.
C’est souvent l’ensemble de l’équilibre du système neuro-intégré qui se dérègle.
Les difficultés d’attention, la fatigue mentale, l’instabilité émotionnelle ou certaines plaintes cognitives peuvent alors apparaître comme les manifestations visibles d’une récupération insuffisante du système nerveux.
Dans cette perspective, améliorer la qualité du sommeil ne consiste pas seulement à « mieux dormir ».
Il s’agit surtout de restaurer la capacité de régulation du système cerveau-corps.
Le sommeil apparaît alors sous un jour nouveau. Il ne constitue pas seulement une fonction biologique parmi d’autres, mais l’un des mécanismes par lesquels l’organisme retrouve son équilibre profond.
Comprendre les troubles cognitifs suppose peut-être, avant toute chose, de comprendre comment le système vivant récupère.
Dans la perspective du système tonico-ventilatoire, les différents piliers du fonctionnement adaptatif — tonus, respiration, sommeil, émotions et cognition — ne fonctionnent pas séparément. Ils s’influencent en permanence et se synchronisent à travers des rythmes physiologiques communs.
La nuit joue ici un rôle particulier.
Lorsque les conditions de récupération sont réunies, les rythmes cérébraux se réorganisent, les systèmes autonomes se recalibrent et les circuits émotionnels retrouvent leur stabilité. L’ensemble du système vivant se réaccorde progressivement.
Le sommeil n’est donc pas seulement un pilier : c’est l’un des moments où le STV réaccorde l’ensemble du système vivant.
Comprendre cela change profondément la manière d’aborder les troubles cognitifs. Avant de chercher à stimuler les fonctions mentales, il peut être nécessaire de restaurer les conditions physiologiques qui permettent au système nerveux de récupérer.
Repenser les troubles cognitifs sous l’angle de la récupération
Cette vision ouvre une piste de réflexion intéressante.
Plutôt que de considérer immédiatement les difficultés cognitives comme un problème purement cérébral, il peut être utile de se poser une question plus fondamentale :
le système nerveux récupère-t-il suffisamment ?
Dans de nombreux cas, la fatigue cognitive n’est pas simplement liée à un manque de capacités, mais à une insuffisance de récupération physiologique.
Le sommeil joue ici un rôle déterminant.
 Lorsque les cycles de récupération nocturne sont perturbés — par le stress, les troubles respiratoires du sommeil, l’hyper-éveil émotionnel ou d’autres facteurs — le cerveau fonctionne en quelque sorte en mode économie d’énergie.
Lorsque les cycles de récupération nocturne sont perturbés — par le stress, les troubles respiratoires du sommeil, l’hyper-éveil émotionnel ou d’autres facteurs — le cerveau fonctionne en quelque sorte en mode économie d’énergie.
-
- La concentration diminue.
- La mémoire devient moins fiable.
- La régulation émotionnelle se fragilise.
Ce tableau peut parfois ressembler à un trouble cognitif primaire, alors qu’il s’agit d’abord d’un déséquilibre de la régulation physiologique.
Encadré
Changement de regard
Marie consulte à 52 ans pour des difficultés de mémoire. Elle explique qu’elle oublie plus souvent certaines informations, qu’elle relit plusieurs fois les mêmes messages et qu’elle se sent mentalement moins claire.
Sa première inquiétude est immédiate :
« Est-ce que mon cerveau commence à décliner ? »
Mais dans une approche clinique attentive, la plainte n’est jamais considérée comme un événement isolé.
L’entretien reprend alors la trajectoire de vie.
Depuis plusieurs années, son sommeil est devenu instable. Les réveils nocturnes se multiplient, les journées commencent avec une fatigue persistante et les soirées se prolongent tard devant un écran pour « décompresser ».
Dans le même temps, les responsabilités professionnelles se sont intensifiées et la charge mentale s’est progressivement accrue.
Rien de spectaculaire.
Rien de brutal.
Mais un ensemble de petites modifications qui, au fil du temps, ont fragilisé la récupération physiologique.
La plainte cognitive apparaît alors comme le moment visible d’un processus plus ancien.
Dans cette perspective, la question clinique change.
Il ne s’agit plus seulement de chercher ce qui se passe dans le cerveau, mais de comprendre à quel moment de la trajectoire de vie le système a commencé à perdre sa capacité de récupération.
Car lorsque le sommeil se fragilise durablement, c’est souvent l’ensemble du système neurophysiologique — respiration, tonus, émotions et cognition — qui se désynchronise progressivement.
La plainte devient alors moins un signe de défaillance qu’un signal d’alarme du système vivant.
Une invitation à élargir notre regard
Les auteurs de l’étude soulignent eux-mêmes l’importance d’une approche intégrée.
 Lorsqu’une personne consulte pour des plaintes cognitives, il peut être utile d’évaluer simultanément plusieurs dimensions :
Lorsqu’une personne consulte pour des plaintes cognitives, il peut être utile d’évaluer simultanément plusieurs dimensions :
• la qualité du sommeil
• l’état émotionnel
• les facteurs de stress
• les habitudes de vie.
Une telle approche permet d’identifier des pistes d’intervention simples mais efficaces :
• amélioration de l’hygiène du sommeil,
• régulation du stress,
• accompagnement psychologique
• ou ajustements du mode de vie.
Cette perspective s’inscrit dans un mouvement plus large de la médecine contemporaine : celui qui consiste à considérer la santé non pas comme l’absence de symptômes, mais comme la capacité du système vivant à se réguler et à récupérer.
« Comprendre le cerveau, c’est apprendre à écouter les rythmes du vivant. »

Kinésithérapeute
Président & Cofondateur Institut Neurosens
D.I.U. Posturologie clinique
D.U. Perception Action Troubles des Apprentissages
Membre de la Société Française de Physiothérapie
Membre de l'Association de Psychophysiologie Appliquée et Biofeedback - AAPB
Membre de la Société Internationale de Neurorégulation et la Recherche - ISNR
Co-Auteur : TDAH-Les causes cachées, les solutions efficaces
Co-Auteur : Sommet Francophone du TDAH
Références scientifiques
Kim, M. S., & Kim, J.-H. (2025).
Sleep quality and subjective cognitive decline in middle-aged and older adults.
Academia Mental Health and Well-Being.
https://doi.org/10.20935/MHealthWellB8029
Sexton, C. E., Storsve, A. B., Walhovd, K. B., Johansen-Berg, H., & Fjell, A. M. (2014).
Poor sleep quality is associated with increased cortical atrophy in community-dwelling adults.
Neurology, 83(11), 967-973.
→ Mauvaise qualité de sommeil associée à une atrophie corticale plus rapide dans plusieurs régions cérébrales.
Scott, A. J., Webb, T. L., Rowse, G., & Weich, S. (2021).
Improving sleep quality leads to better mental health: A meta-analysis of randomised controlled trials.
Sleep Medicine Reviews.
→ Améliorer le sommeil entraîne une réduction significative de la dépression, de l’anxiété et du stress.
Xie, L., Kang, H., Xu, Q., et al. (2013).
Sleep drives metabolite clearance from the adult brain.
Science, 342, 373-377.
→ Article fondamental montrant le rôle du système glymphatique dans le nettoyage cérébral pendant le sommeil.
Spira, A. P., Chen-Edinboro, L. P., Wu, M. N., & Yaffe, K. (2014).
Impact of sleep on the risk of cognitive decline and dementia.
Current Opinion in Psychiatry, 27(6), 478-483.
Bubbico, G., Di Iorio, A., Lauriola, M., et al. (2019).
Subjective cognitive decline and nighttime sleep alterations: A longitudinal analysis.
Frontiers in Aging Neuroscience, 11, 142.
Köhler, S., Soons, L., Tange, H., et al. (2023).
Sleep quality and cognitive decline across the adult age range.
Journal of Alzheimer’s Disease.
Zhang, J., et al. (2025).
Sleep disorders and the risk of cognitive decline or dementia: A systematic review and meta-analysis.
Journal of Neurology.
Articles du blog
- Le deuil de l’enfant idéal : de l’impuissance à une nouvelle manière d’accompagner
- TDAH adulte : et si le vrai problème n’était pas l’attention… mais la récupération ?
- « La santé : la capacité de revenir », Variabilité et régulation du système nerveux
- Le cerveau : cet organe que l’on croit comprendre
- Et si nos troubles cognitifs commençaient la nuit ?
- Et si le TDAH était une trajectoire ?
- TDAH chez la femme : péri-ménopause, hormones et perte de contrôle — comprendre le seuil adaptatif
- Le neurofeedback face aux méta-analyses : et si la science posait la mauvaise question ?
- TDAH, migraine, douleurs trigémino-faciales : et si le lien n’était pas là où on le cherche ?
- De l’apnée du sommeil à la douleur chronique : une lecture développementale de la désynchronisation physiologique
- De l’EEG à la neurothérapie intégrative : changer de cadre pour comprendre la régulation
- Neurofeedback et illusion cérébrocentrée : retour sur une promesse ambiguë
- Autisme et neurodéveloppement : pour une lecture incarnée du développement humain
- TDAH : Le trouble de la régulation que nous avions oublié
- Trauma psychologique, neurodéveloppement et physiologie: vers une lecture unifiée
- Avant d’entraîner l’attention : régler le Système tonico-ventilatoire
- Quand la mère s’oublie : sortir du déni de sa propre souffrance face au TDAH de l’enfant
- L’attention désaccordée : ce que l’EEGq nous apprend sur le lien corps-cerveau
- Du réflexe à la régulation : penser le vivant, du geste au toucher
- TDAH, nutrition et neurothérapie : quand deux approches incarnées se rencontrent enfin
- Et si tout commençait par le tonus postural?
- Le cerveau n’est pas un refuge
- Le vivant ne se comprend pas en ligne droite : TDAH, corrélations trompeuses et causalité circulaire
- Comprendre autrement les troubles neurologiques fonctionnels : une lecture systémique et incarnée
- Neurothérapie Intégrative : changer de langage, c'est déjà accompagner autrement
Lire d'autres articles
-
Le deuil de l’enfant idéal : de l’impuissance à une nouvelle manière d’accompagner
-
TDAH adulte : et si le vrai problème n’était pas l’attention… mais la récupération ?
-
« La santé : la capacité de revenir », Variabilité et régulation du système nerveux
-
Le cerveau : cet organe que l’on croit comprendre
-
Et si nos troubles cognitifs commençaient la nuit ?
-
Et si le TDAH était une trajectoire ?
-
TDAH chez la femme : péri-ménopause, hormones et perte de contrôle — comprendre le seuil adaptatif
-
Le neurofeedback face aux méta-analyses : et si la science posait la mauvaise question ?
-
TDAH, migraine, douleurs trigémino-faciales : et si le lien n’était pas là où on le cherche ?
-
De l’apnée du sommeil à la douleur chronique : une lecture développementale de la désynchronisation physiologique

