6 mai 2025 - Journée mondiale de l’asthme : mieux comprendre pour mieux agir

À l’occasion de la Journée mondiale de l’asthme, célébrée le 6 mai 2025, cet article propose un éclairage original et approfondi sur une maladie encore trop souvent banalisée. Au-delà des symptômes respiratoires, l’asthme est ici abordé dans toute sa complexité : impacts sur la cognition, les émotions, le développement de l’enfant, et les liens étroits avec le système nerveux autonome.
Grâce aux apports de la Neurothérapie Intégrative – biofeedback, neurofeedback EEGq, et éducation à la régulation tonico-respiratoire – de nouvelles approches émergent pour enrichir l’accompagnement des personnes asthmatiques. Ces méthodes offrent une perspective plus globale, centrée sur la personne et respectueuse de son équilibre.
Le 6 mai 2025, à l’occasion de la Journée mondiale de l’asthme organisée par la Global Initiative for Asthma (GINA), nous avons l’occasion de mieux comprendre cette maladie respiratoire chronique qui impacte des millions de personnes à travers le monde. Souvent banalisée ou sous-estimée, l’asthme influence profondément la qualité de vie, le bien-être émotionnel, la scolarité et l’activité professionnelle.
Cette journée vise à faire le point sur ce qu’est l’asthme, ses symptômes, ses causes, ses conséquences et surtout, les moyens concrets pour le prévenir et mieux vivre avec au quotidien. Le thème de l’année 2025 proposé par la GINA est : "Asthma Education Empowers" — autrement dit, "L’éducation sur l’asthme donne du pouvoir aux patients". C’est une invitation claire à rendre les patients acteurs de leur santé.
Qu’est-ce que l’asthme ?
L’asthme est une affection inflammatoire chronique des voies respiratoires. Elle se manifeste par une hypersensibilité des bronches à divers stimuli, ce qui provoque leur inflammation et leur rétrécissement de manière réversible. Lors d’une crise, l’air circule difficilement dans les poumons.
Les symptômes les plus fréquents sont :
- essoufflement
- respiration sifflante
- sensation d’oppression thoracique
- toux persistante, notamment la nuit ou au petit matin
Ces symptômes varient selon les personnes : certains les ressentent occasionnellement, d’autres de façon quasi quotidienne.
Une maladie fréquente… encore trop négligée
Selon l’Organisation mondiale de la santé (OMS), environ 262 millions de personnes dans le monde vivent avec de l’asthme. En 2019, plus de 450 000 décès y ont été associés. En France, environ 4 millions de personnes sont concernées, dont un quart sont des enfants.
Il s’agit de la maladie chronique la plus répandue chez l’enfant. Chaque année, on recense environ 900 décès liés à l’asthme en France (source : Centre Hospitalier du Haut Anjou).
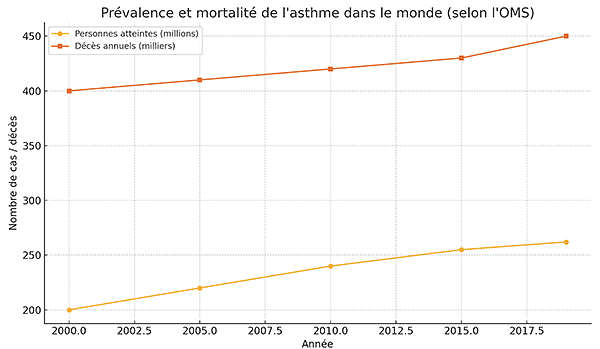 Malgré ces chiffres, l’asthme est encore souvent confondu avec d’autres troubles respiratoires ou banalisé. De nombreuses personnes ne bénéficient pas d’un accompagnement adapté ou abandonnent leur protocole par manque d'information ou découragement.
Malgré ces chiffres, l’asthme est encore souvent confondu avec d’autres troubles respiratoires ou banalisé. De nombreuses personnes ne bénéficient pas d’un accompagnement adapté ou abandonnent leur protocole par manque d'information ou découragement.
Quels sont les facteurs de risque de l’asthme ?
L’asthme résulte d’une interaction entre des prédispositions individuelles et des éléments environnementaux. Il ne provient pas d’une cause unique, mais d’un ensemble de facteurs qui contribuent à sa manifestation ou à l’intensification des symptômes.
Parmi les principaux facteurs de risque, on retrouve :
- Une prédisposition génétique : des antécédents familiaux d’asthme ou d’allergies
- L’exposition aux allergènes : acariens, pollens, moisissures, poils d’animaux
- La pollution de l’air : extérieure (trafic routier, industrie) et intérieure (fumée de tabac, produits ménagers)
- Les infections respiratoires répétées, en particulier dans la petite enfance
- Certains environnements professionnels avec exposition à des irritants ou à des poussières
- L’activité physique intense, le stress émotionnel ou les variations de température
Peut-on bien vivre avec l’asthme ?
Oui, dans la majorité des cas, il est possible de vivre sereinement avec l’asthme. Cela nécessite une approche personnalisée, un suivi attentif et des habitudes favorisant l’équilibre global.
Les leviers essentiels pour un bon accompagnement incluent :
- Un dispositif quotidien de régulation des voies respiratoires, même en l’absence de gêne
- Des techniques ponctuelles pour apaiser les périodes de gêne ou de crise
- Un plan d’ajustement personnalisé élaboré avec le praticien de référence
- Une meilleure connaissance des déclencheurs et de son environnement de vie
L’impact de l’asthme sur le quotidien
Lorsque l’asthme n’est pas suffisamment régulé, il peut avoir des répercussions importantes sur la vie personnelle, sociale et professionnelle.
Chez l’enfant :
- Absentéisme scolaire
- Difficultés à pratiquer une activité physique régulière
- Repli sur soi ou troubles de l’humeur
Chez l’adulte :
- Réduction de l’endurance physique
- Fatigue chronique et troubles du sommeil
- Stress et perte de confiance en ses capacités
Dans les cas sévères, des crises peuvent conduire à une hospitalisation. Cela renforce l’importance d’un accompagnement global, incluant l’éducation, la prévention et l’écoute professionnelle.
Le lien entre l’asthme et le neurodéveloppement
L’asthme n’est pas seulement une question de bronches. C’est une condition multifactorielle où se croisent des influences génétiques, épigénétiques, neurodéveloppementales, immunologiques et environnementales. Cette perspective intégrative permet de mieux comprendre la persistance de certains symptômes et de proposer des pistes d’accompagnement plus larges.
Période prénatale : premières influences
- Dès la vie intra-utérine, plusieurs facteurs influencent le risque d’asthme :
- Le stress maternel chronique, via une suractivation de l’axe hypothalamo-hypophyso-surrénalien, peut impacter le développement du système nerveux autonome, notamment du nerf vague.
- Une inflammation maternelle élevée peut altérer le développement cérébral du fœtus, affectant la régulation émotionnelle et immunitaire.
- L’exposition à la fumée de tabac, aux polluants atmosphériques et aux perturbateurs endocriniens est associée à des altérations du système respiratoire de l’enfant.
Petite enfance et enfance : période critique de maturation
Entre 0 et 7 ans, l’enfant traverse une phase de grande plasticité neuronale et physiologique. Cette période est cruciale pour le développement des fonctions respiratoires, immunitaires et cognitives.
- Le système respiratoire est encore immature, rendant l’enfant vulnérable aux infections virales (rhinovirus, VRS).
- La barrière épithéliale et les réponses immunitaires sont encore en construction.
- Le cerveau et la respiration se co-développent : tronc cérébral, système limbique et cortex préfrontal sont en pleine évolution.
- L’asthme chronique peut impacter le sommeil, la régulation des émotions et les capacités d’attention.
Adolescence : remaniements neuro-hormonaux et autonomisation
À l’adolescence, les transformations hormonales et sociales influencent les dimensions respiratoires, émotionnelles et cognitives.
- Les œstrogènes peuvent aggraver la réponse inflammatoire chez les filles.
- L’anxiété somatique et la peur de l’étouffement peuvent apparaître, perturbant le lien au corps.
- La recherche d’autonomie peut complexifier l’adhésion aux protocoles d’accompagnement.
Âge adulte : chronicité, régulation et plasticité
Chez l’adulte, l’asthme reflète une interaction stable entre le système respiratoire, le système immunitaire et le système nerveux autonome.
- Un lien est établi entre asthme et déclin cognitif, en particulier via les troubles du sommeil et l’inflammation chronique.
- Une réduction du tonus parasympathique (HRV) est souvent observée.
- Les zones cérébrales impliquées dans la perception respiratoire (insula, amygdale, cortex cingulaire) présentent des altérations fonctionnelles.
Neurothérapie intégrative : une approche globale
L’approche de la Neurothérapie Intégrative propose une perspective holistique pour accompagner les personnes asthmatiques dans la régulation de leur souffle, de leur tonus et de leur équilibre émotionnel et cognitif. Elle s’appuie sur des outils comme le biofeedback et le neurofeedback EEGq, permettant à chacun de mieux percevoir et ajuster ses propres rythmes physiologiques.
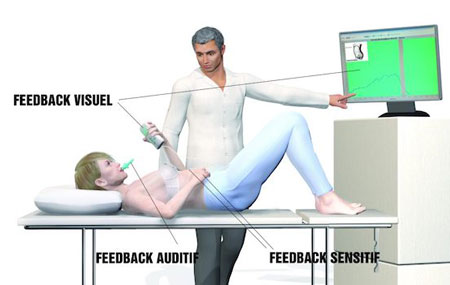
Biofeedback respiratoire : rééducation du souffle

Grâce à une ceinture thoracique dotée de capteurs, le biofeedback permet au patient d’observer ses schémas ventilatoires et d’apprendre à les moduler en temps réel. Ce processus favorise une respiration plus ample, plus régulière et plus consciente.
Le biofeedback permet notamment de :
- Rééduquer le souffle physiologique
- Améliorer la conscience respiratoire
- Restaurer un rythme ventilatoire adapté
- Soutenir l’équilibre entre le système sympathique et parasympathique
Neurofeedback EEGq : régulation cérébrale
Le neurofeedback EEGq permet d’observer et de réguler en temps réel l’activité cérébrale. Il contribue à renforcer les réseaux neuronaux impliqués dans la concentration, la régulation émotionnelle et la perception corporelle. Chez les personnes asthmatiques, il peut aussi contribuer à moduler les zones du cerveau impliquées dans la perception de la dyspnée.
Asthme, TDAH et régulation tonico-respiratoire chez l’enfant
Chez l’enfant, les troubles du tonus, de la respiration et de l’attention coexistent fréquemment. Une étude de Yang et al. (2019) a mis en évidence une association entre asthme et TDAH, suggérant une physiologie commune fondée sur une hyperactivation du système nerveux autonome et une immaturité du contrôle postural et respiratoire.
Ces enfants présentent souvent une respiration haute, irrégulière, une hypotonie axiale et une agitation motrice. La prise en compte conjointe du tonus, de la respiration et de l’attention permet un accompagnement plus efficace, notamment à travers la conscience corporelle et le biofeedback.
Les études scientifiques et les recherches actuelles
En France, plusieurs initiatives comme les PACAP (Plans d’Action Participatifs pour l’Asthme Pédiatrique) visent à améliorer l’accompagnement des enfants asthmatiques. Des associations comme Asthme & Allergies ou la Fondation du Souffle mettent à disposition des outils utiles pour les familles et les professionnels.
Par ailleurs, des recherches récentes ont mis en lumière l’intérêt du biofeedback dans l’élargissement thoracique ou la réduction de la dépendance aux médicaments. Ces approches montrent que des techniques non invasives peuvent renforcer les capacités naturelles de régulation du souffle et réduire l’intensité des symptômes au quotidien.
Conclusion : une maladie qu’on peut apprivoiser
L’asthme n’est pas une fatalité. Bien que cette condition ne soit pas choisie, elle peut être mieux comprise et gérée. En complément des soins médicaux traditionnels, des approches éducatives, physiologiques et relationnelles permettent de réduire son impact au quotidien. La Journée mondiale de l’asthme offre l’occasion de rappeler l’importance d’une prise en charge adaptée et collaborative, ainsi que l’existence de solutions complémentaires qui, en synergie avec l’expertise médicale, contribuent à améliorer la qualité de vie des personnes concernées.
Mieux comprendre l’asthme, c’est aussi mieux vivre avec - Informer, accompagner, prévenir, c’est permettre à chacun de retrouver un souffle libre — au sens propre comme au figuré.
L’engagement de l’Institut Neurosens
À l’Institut Neurosens, nous avons à cœur de :
- Mieux faire connaître l’asthme auprès du grand public
- Encourager un repérage précoce des signes d’alerte
- Valoriser les approches éducatives, physiologiques et intégratives
- Soutenir les personnes concernées dans leur parcours de mieux-être
- Former les professionnels à une approche holistique et incarnée de l’asthme
Pour en savoir plus sur le programme de formation, cliquez juste ICI
Bibliographie
- https://pubmed.ncbi.nlm.nih.gov/15302717/
- Ortega, A. N., McQuaid, E. L., et al. (2002). Emotional and behavioral problems in children with asthma and comorbid conditions. Journal of Asthma, 39(2), 181–193.
- Shin, S. H., et al. (2022). Association between asthma and cognitive decline: A cohort study. Neurology, 99(2), e198–e207.
- Yang, Y., Chen, C., Ni, J. et al. (2019). Association between asthma and attention-deficit/hyperactivity disorder in children: A systematic review and meta-analysis. Frontiers in Psychiatry, 10, 722.
- Global Initiative for Asthma (GINA). Asthma Education Empowers (2025). https://ginasthma.org
- Organisation mondiale de la santé (OMS). Fiche thématique : Asthme. https://www.who.int/news-room/fact-sheets/detail/asthma
- Santé Publique France. L’asthme en France. https://www.santepubliquefrance.fr
- Ameli.fr. Comprendre l’asthme. https://www.ameli.fr
- Fondation du Souffle. https://www.lesouffle.org
- Association Asthme & Allergies. https://www.asthme-allergies.org
